Маточное бесплодие – это неспособность женщины, находящейся в детородном возрасте, забеременеть в результате патологического состояния матки. Подтвердить его наличие могут УЗИ и другие методы обследования. Лечение же патологии полностью будет зависеть от степени обнаруженных изменений в матке.
Причины возникновения маточного бесплодия
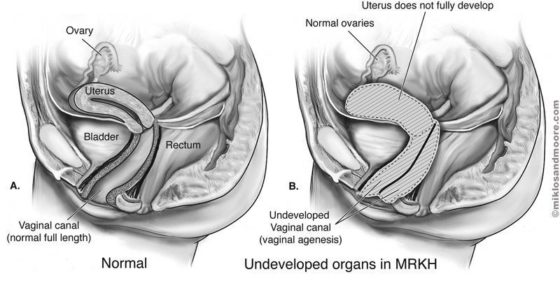
синдром Рокитанского-Кюстнера — аплазия половых органов
Причины нарушения женской фертильности, возникающие в результате заболеваний матки, способны вызвать маточное бесплодие. Существуют врожденные и приобретенные причины, препятствующие зачатию: отсутствие беременности может являться критерием диагностирования бесплодия, если пациентка ведет половую жизнь без использования средств контрацепции на протяжении одного года и больше.
Врожденные факторы, способствующие развитию у женщины маточного бесплодия:
- синдром Рокитанского-Кюстнера;
- раздвоение органа;
- заращение;
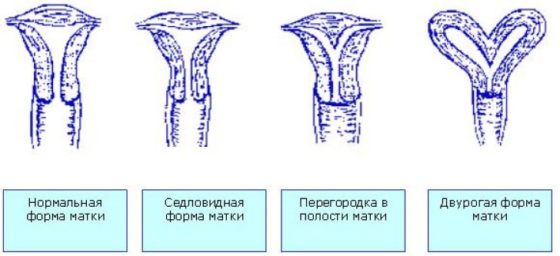
- патологии формы (она может быть седловидной, двурогой и прочее);
- неправильное расположение органа;
- наличие внутриматочной перегородки в ряде случаев приводит к абсолютной неспособности женщины иметь детей.
Значительно чаще маточное бесплодие развивается из-за приобретенных болезней. Распространенным этиологическим фактором неспособности забеременеть является патология эндометрия. В нем могут развиваться кисты, полипы. В основе гиперплазии матки лежит повышенная пролиферирующая активность слизистой, связанная с гиперэстрогенией. Это явление создает условия, которые не дают плодному яйцу прикрепляться к эндометрию.
Происхождение эндометриоза также гормональное, связанное с тем, что организм вырабатывает недостаточное количество гормонов. Эти состояния вызывают расстройства нормальной работы яичника, менструального цикла, препятствующие наступлению беременности, способствует бесплодию.
Часто факторами возникновения бесплодия могут быть:
- аномалии строения матки;
- аденомиоз;
- синехии;
- другие заболевания, которые либо не допускают прикрепления плодного яйца в маточную полость, либо же приводят к выкидышу.
В ряде случаев бесплодия возникает по причине сращения маточной полости с трубными углами. Такую патологию вызывают операции на матке, травмирование ее полости. Инородные тела, явившиеся причиной бесплодия, встречаются редко.
Симптомы
Маточная форма бесплодия проявляется тем, что у женщины в активном детородном возрасте не возникает беременность, несмотря на то, что она ведет половую жизнь и не пользуется контрацептивами. При этом надо исключить вероятность развития бесплодия на фоне мужского фактора.
Нарушения менструальной функции и диспареуния (болевые ощущения во время секса) являются косвенным проявлением бесплодия. Они свидетельствуют о том, что в организме женщины происходят патологические изменения в матке, из-за чего у нее резко снижаются шансы забеременеть.
Изменения в маточной полости связаны с изменениями свойств цервикальной слизи. Это приводит к тому, что оплодотворенное яйцо либо не может образоваться, либо же просто не доходит до матки, так как погибает в условиях враждебной для него слизи. Возможность зачатия у таких пациенток резко снижается.
Осложнения заболеваний матки патологией плаценты приводит к тому, что беременность наступает, однако она завершается выкидышами. Наконец, крупные полипы эндометрия могут вызвать у женщины инфертильность.
Диагностика маточного бесплодия
Маточное бесплодие может диагностироваться при условии исключении других форм заболевания. При этом применяются лабораторные и инструментальные способы обследования женского организма. При диагностике маточного бесплодия исключение мужской инфертильности и других заболеваний, приведших к рассматриваемой проблеме, является очень важным для выбора правильного и наиболее эффективного способа терапии.
На стадии анализа анамнеза врач пытается определить время появления проблем с наступлением беременности. Изучаются такие сведения:
- гинекологические патологии;
- инфекции, передающиеся через половые пути;
- наличие беременности.
Врач приступает к анализу менструальной функции, возрасту первых месячных, продолжительности цикла.
Влагалищное обследование дает возможность определить, насколько правильно развивается матка, какие ее размеры, есть ли у нее миоматозные узлы. Опасность миомы матки определяется локализацией патологических образований.
Определить патологию внутренней полости матки помогает ультразвуковое обследование. Причем исследуется не только матка, но и все органы, находящиеся в полости малого таза. Наиболее часто применяют ультразвуковую гистеросальпингоскопию, рентгеновское обследование матки и маточных труб.
Применяются и лабораторные методы исследования матки: микроскопия мазка, диагностика с помощью ПЦР, кольпоскопия, гистероскопия РДВ. Последний способ диагностики является решающим при развитии болезней, связанных с разрастанием эндометрия.
Лечение
Маточное бесплодие лечится только с учетом комплексной терапии основного заболевания детородной системы женщины. Если диагностирована гиперпластическое перерождение внутреннего слоя слизистой матки, то проводится его выскабливание. Затем примерно на полгода назначается активная эстрогеновая и гестагеновая терапия маточного бесплодия. Таким же гормональным способом лечится и эндометриоз.
Выбор способа лечения миомы может определяться нахождением патологического узла, его размерами. Субмукозный узел удаляется с применением методов гистерорезектоскопии. Консервативная миомэктомия используется при наличии интерстициальных или субсерозных узлов (в основном применяется лапароскопический метод). После консервативной миомэктомии возможность зачатия у прооперированной женщины значительно возрастает.
Терапия синехий сводится к рассечению патологических образований. Для этого врачи используют лапароскопический метод как наиболее щадящий. Открытая полостная операция проводится крайне редко ввиду опасности ее для организма и низким риском восстановления фертильности после нее. Ее могут рекомендовать пациенткам только в запущенных случаях.
Наличие в полости матки инородных тел (остатки внутриматочной спирали) является показаниям для проведения операции по их извлечению. Выбор способа проведения хирургической операции проводится на основании диагностического обследования и размера самого инородного тела.
Прогноз восстановления репродуктивной функции у женщин после проведенного лечения маточного бесплодия зависит от основной патологии. Положительное влияние терапии наблюдается после миомэктомии или удаления полипов. Помогает восстановить фертильность и заместительная гормональная терапия. Если же беременность после проведенного лечения не наступает на протяжении года при условии ведения интимной жизни, то такой пациентке помогут вспомогательные методы зачатия.
Лечение в клиниках Москвы
Маточное бесплодие можно вылечить во многих клиниках и центрах, занимающихся лечением гинекологических заболеваний. Чтобы узнать особенности лечения в той или иной клинике города, можно позвонить по номеру телефона или воспользоваться информацией, размещенной на официальных интернет-страничках.
Записавшись на прием к врачу, женщина проходит все необходимые обследования и анализы. По их результатам подбирается наиболее результативное лечение.
Почти все клиники предлагают своим клиентам такие услуги, связанные с лечением разных форм маточного бесплодия:
- консультацию врача-репродуктолога, эмбриолога;
- трансабдоминальное или трансвагинальное УЗИ;
- мазки;
- гистологическое обследование материала, взятого из половых органов;
- выскабливание;
- гистерорезектоскопию синехий, находящихся в маточной полости;
- эмболизацию артерий матки при лечении миомы;
- прогестеронову, эстрогеновую и гестагеновую терапию, введение ВСГ и ЛГ, эстрадиола;
- консервативную влагалищную миоктэмию;
- лазерную реконструкцию маточной полости;
- гистеросальпингографию.
При условии раннего обращения к врачу по поводу миомы матки, комплексной диагностики и лечения удается нормализировать работу репродуктивной системы и избавиться от инфертильности. Обычно беременность при соблюдении всех рекомендаций врача и отсутствия вредных привычек наступает в течение полугода – года. Если же этого не произошло, применяют ВРТ.
Бесплодие у женщин характеризуется отсутствием беременности на протяжения полутора-двух лет, при этом она живёт регулярной половой жизнью со своим партнёром и не использует никаких средств контрацепции. Существуют разные его виды. В этой статье мы рассмотрим, что такое маточное бесплодие?
Причины возникновения
Маточное бесплодие возникает вследствие приобретённых и врождённых патологий матки. Приобретённые дефекты матки могут возникнуть после аборта, когда в результате выскабливания повреждаются стенки матки, в результате различных операций на матке, в качестве последствия осложнённых родов или эндометриоза.
Врождённое маточное бесплодия у женщин может быть обусловлено неправильным строением матки – седловидная матка, удвоенная матка, недоразвитием матки, а также её отсутствием, наличием перегородок в матке. В результате различных операций на этом репродуктивном органе могут возникнуть синехии, что тоже не способствует деторождению:
- Различные доброкачественные опухоли или миома матки. Они препятствуют попаданию сперматозоидов к яйцеклетке, так как представляют собой мышечную массу.
- Синехии – это сращения в полости матки, препятствующие оплодотворению. Возникают в результате повреждения эндометрия при операциях на матке, после неудачных абортов или осложнённых родов. У некоторых женщин беременность всё же возникает при таком диагнозе, но велика вероятность преждевременных родов, выкидыша или патологии плаценты.
- Аномалии развития матки. Для коррекции таких дефектов используют в основном хирургический метод, но женщина забеременеть может.
- Инородные тела в матке. Такое маточное бесплодие встречается довольно редко. Оно наблюдается при наличии внутриматочной спирали или каких-то фрагментов плода в матке.
- Патологическое положение матки. Это различные аномалии в расположении этого репродуктивного органа, как-то: перегибы, смещения, перекруты. Такие дефекты сопровождаются опухолью яичников, спаечными процессами в матке или её опухолью. В результате такой патологии сперматозоиды не могут добраться к яйцеклетке, что препятствует процессу зачатия.
- Гиперпластические процессы эндометрия. Это изменения эндометрия, препятствующие процессу оплодотворения.
- Аденомиоз – это врастание в мышцы внутренней оболочки матки, тоже является одной из распространённых причин маточного бесплодия.
Степени маточного бесплодия
- Лёгкая степень, при которой наблюдаются относительно тонкие синехии, отсутствующие в трубах и на дне матки.
- Средняя степень тяжести. Дно матки поражено полностью, а трубы лишь частично закрыты ( синехии покрывают от 25-75% поверхности матки).
- Тяжёлая степень, при которой синехии распространены по всей поверхности матки.
Методы лечения
Оно, естественно, зависит от того, чем именно вызвано. Итак, прежде чем начать лечение маточного бесплодия необходимо выявить его причину:
- При миоме матки в большинстве случаев рекомендуется лечение различными лекарственными средствами. Если такое лечение не помогает, то применяют оперативное вмешательство, после этого, если в течение двух лет не наступает беременность применяют процедуру ЭКО.
- При эндометриозе необходимо пропить курс гормонов, а при особо тяжёлой его форме врачи предлагают хирургическое вмешательство.
- Инородные тела в матке удаляют, и женщина некоторое время наблюдается у врача.
- При неправильном положении матки применяется хирургическое вмешательство, но операции не всегда помогает.
- Синехии тоже лечатся. Применяют либо гормональную терапию, либо рассечение спаек.
- При доброкачественных опухолях применяют выскабливание, а после – курс гормонов, восстанавливающих репродуктивную функцию.
Маточное бесплодие – невозможность наступления желанной беременности у женщины детородного возраста вследствие имеющейся патологии матки. Причинами маточного бесплодия могут являться субмукозные миомы, внутриматочные синехии, аномалии строения матки, аденомиоз, полипы эндометрия и др. Подтвердить ту или иную маточную патологию помогает УЗИ органов малого таза, гистероскопия, РДВ, гистеросальпингография. Лечение маточного бесплодия зависит от характера выявленных изменений; оно может включать оперативные методы (миомэктомию, удаление полипов, рассечению синехий, метропластику и т. д.), циклическую эстроген-гестагенную терапию.
Общие сведения
Маточное бесплодие – форма женского бесплодия, обусловленная врожденными анатомическими аномалиями или приобретенными заболеваниями матки. В гинекологии маточный фактор, как причина бесплодия, выявляется примерно у 15% женщин, не способных к зачатию в течение года регулярной половой жизни без использования контрацепции. В остальных случаях диагностируется эндокринное (35%), трубное/трубно-перитонеальное (30%), иммунологическое (5%), шеечное (5%), психогенное (3%) бесплодие или бесплодие неясного генеза. Таким образом, маточному фактору отводится третья позиция в структуре причин женского бесплодия. Внутри маточной формы бесплодия выделяют различные его варианты, обусловленные разными причинами и имеющие неодинаковый прогноз на возможность зачатия и вынашивания ребенка.
Причины маточного бесплодия
Причины нарушения фертильности, связанные с маточным фактором, могут быть врожденными и приобретенными; в соответствии с этим диагностируется первичное или вторичное бесплодие.
К причинам врожденного порядка относятся аномалии развития матки: синдром Рокитанского-Кюстнера, атрезия матки, удвоение матки, изменение ее формы (седловидная, двурогая), наличие внутриматочной перегородки. В ряде случаев маточное бесплодие может становиться следствием неправильного положения органа — ретрофлексии матки. Значительно чаще в основе маточного бесплодия лежат приобретенные заболевания, обусловленные гормональными, опухолевыми, инфекционными, посттравматическими изменениями эндометрия и полости матки.
Наиболее часто этиофактором маточной формы бесплодия становится патология внутреннего слоя матки, которая может быть представлена железистой, железисто-кистозной, атипической гиперплазией или полипами эндометрия. В основе гиперпластических процессов лежит повышенная пролиферативная активность эндометрия, связанная с гиперэстрогенией. Недостаточная секреторная трансформация эндометрия делает невозможным прикрепление оплодотворенной яйцеклетки и дальнейшее развитие эмбриона в полости матки. Кроме этого, полипы эндометрия могут создавать механические препятствия для имплантации плодного яйца.
Миоматозные узлы, как фактор маточного бесплодия, выявляется у каждой пятой инфертильной пациентки. Связь миомы матки и бесплодия подтверждает тот факт, что после консервативной миомэктомии возможность зачатия у таких женщин зачастую восстанавливается. Непосредственной причиной маточного бесплодия при миоме матки может становиться как прогестероновая недостаточность, так и деформация полости матки субмукозной и интерстициальной миомой, что обусловливает трудности имплантации оплодотворенной яйцеклетки.
Частота эндометриоза среди инфертильных женщин достигает 20–48%. Механизмы развития бесплодия на фоне аденомиоза многогранны: они связаны и с гиперэстрогенией, и с дисбалансом гонадотропинов, и с неполноценностью циклической трансформации эндометрия, и с иммунными реакциями, нарушающими процесс имплантации бластоцисты в эндометрий. Гиперплазия эндометрия, фибромиома матки и аденомиоз часто сопутствуют друг другу, обусловливая сложность и длительность лечения пациенток с маточным бесплодием.
При синдроме Ашермана маточное бесплодие объясняется облитерацией полости матки и трубных углов синехиями (сращениями). Данная патология обычно связана с травмированием базального слоя эндометрия с последующим развитием инфекционного процесса. К формированию внутриматочных синехий могут приводить осложненные аборты, гистерорезектоскопии, диагностические выскабливания, эндометриты, генитальный туберкулез, использование внутриматочных контрацептивов.
Маточное бесплодие, индуцированное наличием инородных тел в полости органа, встречается редко. Механические помехи для имплантации в этом случае могут создавать внутриматочные спирали и отдельные их части, лигатуры, костные останки плода. Маточное бесплодие часто сочетается с цервикальными факторами – гипертрофией шейки матки, атрезией и полипами цервикального канала, эндометриозом шейки матки, изменениями свойств цервикальной слизи и пр.
Симптомы маточного бесплодия
Маточная форма бесплодия диагностируется в том случае, если женщина репродуктивного возраста, ведущая регулярную половую жизнь без использования средств контрацепции, не может забеременеть в течение года; при этом исключаются другие вероятные причины бесплодия (в том числе мужской фактор), а у пациентки обнаруживаются те или иные заболевания матки, потенциально препятствующие зачатию.
Отсутствие беременности может являться единственным очевидным симптомом гинекологических заболеваний, но чаще сочетается с другими признаками неблагополучия в репродуктивной сфере. Так, при гиперплазии эндометрия, наряду с маточным бесплодием, могут возникать межменструальные мажущие выделения или ановуляторные маточные кровотечения.
Для миомы матки характерны обильные длительные менструации и метроррагии, приводящие к анемизации, боли в нижней части живота и в пояснице, дизурические явления, запоры. При перекруте ножки миоматозного узла развивается типичная клиника острого живота. Инородные тела матки могут заявлять о себе не только маточным бесплодием, но и меноррагией, метроррагией, развитием хронического эндометрита или пиометры.
Пациентки с внутриматочными синехиями имеют склонность к гипоменструальному синдрому или аменорее. При легкой форме синдрома Ашермана возможно наступление беременности, однако ее течение может осложняться самопроизвольным прерыванием, преждевременными родами, патологией плаценты (низким или плотным прикреплением, предлежанием). Нарушения менструальной функции и диспареуния являются частыми спутниками врожденных аномалий матки.
Диагностика маточного бесплодия
Тот или иной вариант маточного бесплодия диагностируется при исключении других причин инфертильности и лабораторно-инструментальном подтверждении имеющейся патологии матки. При сборе анамнеза гинеколог выясняет, когда появились проблемы с зачатием, т. е. является ли бесплодие первичным или вторичным. Подробно изучаются сведения о перенесенных гинекологических заболеваниях и операциях, ИППП, беременностях и их исходах, экстрагенитальной патологии. Уделяется внимание анализу менструальной функции (возрасту менархе, длительности и регулярности цикла).
При проведении гинекологического исследования определяется правильность развития матки, ее положение и размеры, выявляется отсутствие или наличие миоматозных узлов. Обнаружить внутриматочную патологию с большей степенью достоверности позволяет УЗИ органов малого таза. В диагностике полипов и оценке состояния полости матки используется ультразвуковая гистеросальпингоскопия (УЗГСС) или рентгеновская гистеросальпингография. Непосредственная визуализация предполагаемых изменений, уточнение их характера и расположения достигается с помощью гистероскопии.
Лабораторные методы исследования (микроскопия мазка, ПЦР-диагностика, кольпоцитология и др.) играют вспомогательную роль при диагностике маточного бесплодия. Исключение составляет гистологическое исследование соскоба, полученного при РДВ полости матки и цервикального канала – данный анализ играет решающую роль в подтверждении гиперплазии эндометрия и определении ее формы.
Лечение маточного бесплодия
Патогенетическая терапия маточного бесплодия тесно связана с лечением основного заболевания. При гиперпластической трансформации эндометрия после выскабливания назначается циклическая эстроген-гестагенная терапия на 3-6 месяцев с последующим планированием беременности. Лечение эндометриоза – также гормональное, часто длительное.
Выбор метода лечения миомы матки определяется локализацией и размерами узла. Субмукозные миомы подлежат удалению с помощью гистерорезектоскопии, интерстициальные или субсерозные узлы удаляются путем консервативной миомэктомии лапароскопическим или лапаротомическим доступом. Возможно проведение эмболизации маточных артерий. Беременность разрешается не ранее чем через 6 месяцев после хирургического лечения миомы после оценки состояния рубца на матке.
Лечение внутриматочных синехий сводится к рассечению сращений под эндохирургическим контролем и последующему назначению гормонотерапии на период 3–6 месяцев. При удвоении матки или двурогой матке производят метропластику; устранение внутриматочной перегородки осуществляют путем ее иссечения, лазерной реконструкции полости матки. Инородные тела, явившиеся причиной маточного бесплодия, удаляют в процессе гистероскопии; при наличии эндометрита проводят противовоспалительную терапию.
Прогноз на восстановление естественной фертильности после лечения маточной формы бесплодия вариабельный. Достоверное положительное влияние на частоту наступления беременности оказывает миомэктомия, удаление полипов эндометрия, проведение курсов циклической гормонотерапии. Если самостоятельная беременность не наступает после устранения причины маточного бесплодия, в некоторых случаях могут помочь вспомогательные репродуктивные технологии.

Маточное бесплодие — это невозможность наступления беременности в течение длительного периода времени (при условии регулярной половой жизни) в связи с врождёнными или приобретёнными патологиями матки. По статистике, данная форма бесплодия встречается примерно у 15% женщин детородного возраста. Этому способствует множество факторов, начиная от миомы и полипов в матке и заканчивая недоразвитием или же отсутствием органа.
Так или иначе, для установления точной причины патологии требуется диагностическое обследование (УЗИ, микроскопический анализ мазка и др.). Затем врач подберёт адекватное лечение (в соответствии с индивидуальными особенностями женского организма) и проинформирует о шансах на успех.
Специалисты выделяют две формы маточного бесплодия. Рассмотрим подробнее, что это.
-
Врождённые аномалии матки — пороки развития органа, формирующиеся в процессе внутриутробного развития плода под влиянием бактериальных и вирусных инфекций беременной (матери), эндокринных нарушений и проблем на генетическом уровне, под воздействием неблагоприятной экологической среды, а также в результате приёма некоторых лекарственных препаратов (например, наркотических средств) и злоупотребления алкоголем.

К числу врождённых аномалий относят:
- Изменение формы матки (однорогая, двурогая, седловидная).
- Агенезия (полное отсутствие органа).
- Наличие внутриматочной перегородки (разделение матки на две половины).
- Атрезия (непроходимость шейки или самой матки).
- Удвоение (наличие 2-х обособленных маток и влагалищ).
- Ретрофлексия (неправильное положение органа — например, загиб в одну сторону).
Но в отличие от врождённых аномалий беременность не наступает в данном случае из-за того, что яйцеклетка не может прикрепиться к матке вследствие возникших изменений (повреждений) в организме женщины (например, полипы и опухоли препятствуют переносу яйцеклетки в стенки матки и происходит её отторжение или же эмбрион вовсе воспринимается как инородное тело).
Причины
Среди наиболее распространённых причин стоит выделить следующие:
- Миома матки (образование опухоли из мышечной ткани).
- Эндометриоз (разрастание клеток внутреннего слоя стенок органа на его поверхности).
- Наличие инородных образований в матке (остатки швов после операции, фрагментов плаценты и других предметов).

Неправильная установка спирали (внутриматочный контрацептив) и возможные осложнения.- Наличие синехий (образование спаек в полости матки).
- Частые аборты и, как следствие, травматическое повреждение стенок и шейки матки.
- Полипы в полости органа (доброкачественная опухоль разных размеров).
- Неправильное развитие матки (перегибы, смещение в сторону и др.).
- Непроходимость канала шейки органа.
- Воспалительные заболевания органа в результате инфекций.
- Патология внутреннего слоя матки.
Присутствие инородных образований в матке зачастую сопровождается обильными менструациями.
Симптомы
Для маточного бесплодия характерны следующие симптомы:
- Отсутствие беременности без средств предохранения в течение 1 года.
- Мажущие кровянистые выделения в межменструальный период (к примеру, при чрезмерном разрастании эндометриального слоя матки).
- Длительные менструации и маточные кровотечения, сопровождающиеся болью в пояснице и нижней части живота, запорами ( к примеру, в случае миомы).
- Сокращение или полное отсутствие менструаций (в том числе при наличии внутриматочных синехий).
- Дискомфорт и болевые ощущения в области малого таза и наружных гениталий во время полового акта (например, при врождённых аномалиях матки).
Диагностика
При первом осмотре гинеколог выясняет, в какой момент возникли проблемы с зачатием, собирая данные о перенесённых операциях и гинекологических заболеваниях. Далее женщине назначают ряд следующих диагностических процедур (исходя из обстоятельств):
- УЗИ малого таза (для выявления внутриматочных патологий).
- Гистеросальпингография (в том числе для обнаружения полипов и других патологических образований).
- Гистероскопия (эндоскопическое исследование полости органа для выявления и расположения имеющихся повреждений).
- Микроскопический анализ мазка (на количество и соотношение нормальных и патогенных микроорганизмов).
- Гистологическое исследование (на выявление эндометриоза).
- Лапароскопия (изучение органов брюшной полости посредством эндоскопа).
к оглавлению ↑
Лечение
Лечение назначают в зависимости от причины маточного бесплодия. Так, при миоме (если опухоль большого размера), а также эндометриозе, синехиях в полости матки — женщине проводят хирургическую операцию (для удаления опухоли, очагов эндометриоза или рассечения спаек и др.). Если же патология проявлена в лёгкой форме, врачи прописывают ряд гормональных, противовоспалительных и прочих препаратов, например:
- Дюфастон (близок по химическим свойствам к природному прогестерону).
- Золадекс (противоопухолевое средство, синтетический аналог гонадотропин-релизинг гормона).
- Бусерелин (назальный спрей, предназначенный для подавления синтеза половых гормонов).
- Вобэнзим (комбинированный препарат на основе высокоактивных ферментов растительного и животного происхождения, предназначенный для снятия воспалений, болей и отёков. Также обладает иммуномодулирующим действием при наличии вирусных инфекций).

Кломид (синтетическое средство, способствующее стабилизации гормонального фона и нормализации менструального цикла).
В качестве антибактериальной терапии (если бесплодие вызвано инфекционно-воспалительными процессами в матке) рекомендуют:
- Сумамед (антибиотик широкого спектра действия против любых форм бактериальных инфекций).
- Рулид (препятствует размножению и росту патогенных микроорганизмов).
Прогноз
Вероятность восстановления репродуктивной функции составляет 25-50% (в среднем). Успех терапии во многом зависит от выраженности той или иной патологии. Так, врождённые аномалии матки с большим трудом поддаются лечению (примерно в 10-15% случаев). Приобретённые же заболевания легче и безопаснее устранить на ранней стадии. И наиболее эффективным способом в данном случае можно назвать медикаментозную терапию.
Как утверждают специалисты, в большинстве случаев гормонального курса бывает достаточно для избавления от маточных патологий и наступления долгожданной беременности. Однако это не относится к тяжёлым нарушениям, требующим оперативного вмешательства. Если же ни один из способов не приносит желаемого эффекта, стоит обратиться к вспомогательным средствам (например, процедуре ЭКО).
Таким образом, маточное бесплодие может быть вызвано множеством причин, от врожденных аномалий до приобретенных заболеваний, полученных в результате абортов или инфекций.
Но коварство заключается в том, что симптомы не всегда отчётливо проявляются и потому болезнь диагностируют лишь на поздней стадии (к примеру, в случае с миомой или эндометриозом). Поэтому необходимо отслеживать малейшие изменения в организме и при первой возможности обратиться к врачу. Это увеличит шансы на выздоровление и позволит избежать осложнений в будущем.




