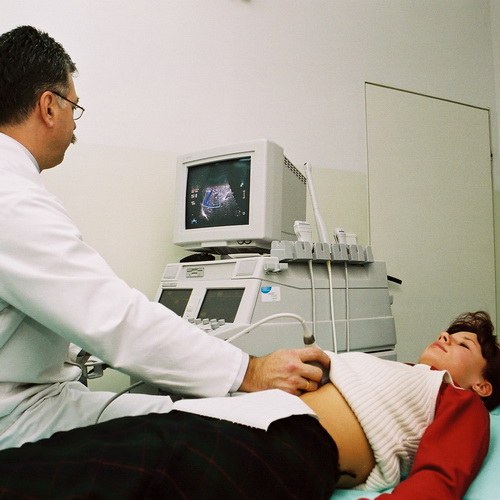
Метод ЭКО или экстракорпоральное оплодотворение после его открытия дало реальный шанс стать настоящими родителями миллионам бесплодных пар во всем мире. Оно эффективно при самых разных формах бесплодия у женщин, а в случае бездетности из-за проблем у мужчины, ЭКО – порой единственный способ зачатия ребёнка.
Обратите внимание: следует учитывать, что к данной процедуре имеется перечень показаний и целый список противопоказаний. ЭКО не проводят только по желанию пары; это очень сложная процедура, которая показана в случае тяжелого бесплодия, не подающегося консервативному и хирургическому лечению.
Показания к ЭКО при бесплодии
Наличие определенных патологий репродуктивной сферы и состояний у женщины или мужчины может стать показанием для проведения программы ЭКО.
К ним относятся:

Нарушение проходимости маточных труб или их отсутствие. В результате воспалительного процесса в трубах часто образуются спайки, которые препятствуют естественной встрече яйцеклетки со сперматозоидом. Если их невозможно удалить или трубы отсутствуют вовсе, то ЭКО – единственный способ забеременеть.- Мужское бесплодие. Плохое качество эякулята, отсутствие в нем достаточного числа здоровых сперматозоидов и т. д. – это наиболее частые причины бесплодия у мужчин, справиться с которым поможет экстракорпоральное оплодотворение.
- Эндометриоз. ЭКО в данном случае проводят в тяжелой стадии болезни, при неэффективности оперативного лечения.
- Возрастное бесплодие. После 40 лет фертильность как женщины, так и мужчины снижается. Если возрастные изменения нельзя преодолеть другими способами, то паре предлагается ЭКО.
- Отсутствие овуляции. Если эффекта от стимуляции овуляции препаратами нет, то экстракорпоральное оплодотворение может обеспечить высокие шансы на зачатие. У женщин с ановуляцией данная процедура проходит максимально эффективно.
Бесплодие по невыясненной причине. Приблизительно у каждой 10-ой бесплодной пары не удаётся установить причину. При неэффективности других методов лечения бесплодия, им также показано ЭКО.
Противопоказания к ЭКО
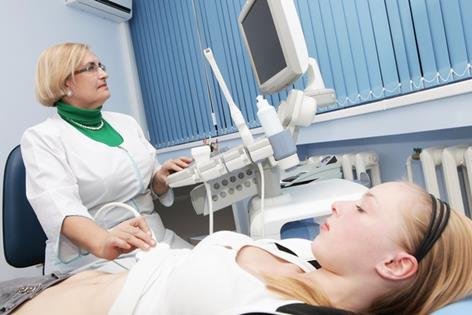
Несмотря на высокие технологии и широкие возможности современной репродуктологии, к процедуре ЭКО при бесплодии, к сожалению, также имеются противопоказания.
Они классифицируются на:
Абсолютные противопоказания к ЭКО включают в себя:
При абсолютных противопоказаниях применять ЭКО нецелесообразно, потому что существует прямая угроза жизни матери, так как ее болезнь может начать прогрессировать или же сама процедура будет нерезультативной.
В перечень относительных противопоказаний попали:
- опухоли матки доброкачественного характера;
- гепатиты, сифилис, активный туберкулез и т.д.;
- инфекционные болезни в острой стадии;
- ВИЧ;
- обострение хронических патологий.
В случае относительных противопоказаний, ЭКО возможно после пройденной терапии, или перехода болезни в стадию ремиссии.
Важно: только врач вправе решить подходит ли бездетной паре ЭКО или стоит рассмотреть альтернативные варианты (суррогатное материнство, усыновление). Заключение дается несколькими специалистами, которые сообща принимают решение в случае каждой отдельной пары.
Подготовка к ЭКО
Этап подготовки женщин и мужчины к данной процедуре начинается за 3-6 месяцев. Женщина должна пройти обследование при бесплодии перед ЭКО, которое включает такие процедуры:

трансвагинальная ультразвуковая диагностика матки и яичников;- гистеросальпингография или лапароскопия для оценки проходимости труб;
- гистероскопия, биопсия эндометрия (при необходимости);
- общие анализы крови и мочи, биохимия крови, анализ на коагулограмму;
- микроскопия мазка из влагалища;
- цитология клеток шейки матки;
- уровень эстрогенов и прогестерона;
- анализ на уровень антител М, G к вирусу краснухи;
- посев на бакфлору из влагалища;
- флюорография легких;
- электрокардиограмма;
- консультация генетика и кариотипирование при наличии в семье случаев врожденных аномалий или болезней;
- консультация терапевта;
- кольпоскопия (чтобы исключить рак шейки матки);
- маммография (для тех, кому за 35 лет) или УЗД груди;
- УЗД надпочечников, щитовидной, паращитовидных желез.
Мужчине назначают следующие диагностические процедуры:
- спермограмма (очень информативное исследование, которое дает полноценную картину состояния спермы партнёра и позволяет оценить его уровень фертильности);
- УЗИ мошонки, предстательной железы;
- микроскопия отделяемого из уретры;
- кариотипирование;
- фрагментация ДНК сперматозоидов;
- консультация андролога;
- консультация генетика;
- консультация уролога.
Общие анализы при бесплодии для мужчины и женщины – это исследования на наличие урогенитальных инфекций.
- антитела к бледной трепонеме;
- М, G антитела к ВИЧ, гепатитам, герпесу, цитомегаловирусу;
- анализы на трихомонаду, грибы рода кандида, микоплазму, гонококк, хламидию, уреаплазму.
Обратите внимание: после проведения полной программы обследования женщине выполняют гормональное стимулирование препаратами. Их задача обеспечить рост и созревание фолликулов в яичниках. При этом их дозреет одновременно несколько, а не 1, как при физиологическом цикле. Это необходимо для оплодотворения нескольких эмбрионов, так как успешность ЭКО не 100%. Длительность такой стимуляции до 14 дней, и проводиться она может на основе 3 протоколов (длинного, короткого, супердлинного).
Процедура ЭКО

Само оплодотворение in vitro происходит в несколько этапов:
- Получение яйцеклеток. После гормональной стимуляции проводят забор фолликулов у женщины под УЗИ-контролем. Это осуществляют посредством трансвагинального или лапароскопического доступа в виде пункции яичников. Яйцеклетку вместе с фолликулярной жидкостью извлекают пункционной иглой из каждого фолликула.
- Получение сперматозоидов от мужчины и их тщательная подготовка.
- Культивирование эмбрионов. Сперму специально обрабатывают и соединяют ее с яйцеклеткой (до 300000 мужских клеток на 1 яйцеклетку). Материал помещают в условия инкубатора на срок до 6 дней, где есть питательная среда, которая обеспечивает оплодотворение и развитие будущих эмбрионов.
- Трансплантация эмбрионов в маточную полость. Готовый эмбрион подсаживают в дно матки с помощью стерильного катетера через цервикальный канал. Процедура полностью безболезненная и проводится под контролем УЗИ.
- Поддержка эмбриона. Женщине вводят препараты для создания оптимальных условий имплантации и развития эмбриона.
- Диагностика беременности. Через 12 дней после этапа переноса целесообразно провести анализ крови на ХГЧ, который считается наиболее достоверным в плане ранней диагностики беременности.
ЭКО имеет всего около 33% успешности, поэтому вопрос о количестве попыток появляется у каждой пары, которая на него решилась, ведь сама процедура недешевая. Данный вопрос в компетенции решить только врач индивидуально в каждом случае с учетом разумного предела количества процедур. Известны случаи, когда беременность наступала только с 10-ой попытки ЭКО. При этом процедура полностью безопасна для организма и может быть продублирована много раз.
Лекарственные препараты для ЭКО

Без них наступление беременности при лечении бесплодия с помощью ЭКО маловероятно, потому что лекарства используются для создания необходимого гормонального фона. Последний является почвой для созревания и получения нормальных фолликулов, а также залогом следующей физиологической имплантации эмбриона и его дальнейшего развития.
Задача всех используемых медикаментов – оптимальная подготовка организма женщины к беременности.
При этом используются:
- Агонисты гонадотропин-рилизинг гормона. Это средства для подготовки яичников к стимуляции (Золадекс,Декапептил, Люкрин, Диферелин).
- Лекарства гонадотропных гормонов.Они стимулируют и регулируют рост фолликулов (Пурегон, Перговерис, Менопур).
- Антагонисты гонадотропин-рилизинг гормона. Они подавляют секрецию лютеинизирующего гормона, чем предотвращают преждевременную овуляцию (Цетрореликс, Оргалутран, Цетротид).
- Препараты эстрогенов.Их задача – стимуляция роста эндометрия, посредством улучшения кровоснабжения матки (Дивигель, Прогинова).
- Прогестероновые препараты.Эти средства активизируют секреторную трансформацию эндометрия, чем оптимально подготавливают его к будущему переносу эмбрионов (Дюфастон, Лютеин, Утрожестан, Кринон).
Проблемные моменты после ЭКО
Существуют некоторые вопросы, возникающие уже после зачатия методом ЭКО при бесплодии.
Если женщина решает оставить 1 ли 2 плода, а прижилось больше, то лишние удаляют под УЗД-контролем. Прибегают не к удалению непосредственно, а к особой процедуре. Во время ее проведения в плод вводят специальные вещества, которые останавливают его рост, развитие и он постепенно рассасывается.

Доказано, что с возрастом успешность ЭКО снижается, а после 45 лет возраста его эффективность равна 1,5%, хотя до 40 этот показатель равен еще около 25%. В данном случае проблема в большей степени заключается не в возрастной категории женщины, а в возрасте ее яйцеклетки. Именно поэтому пациенткам после 45 рекомендуют использовать донорскую яйцеклетку. Но решение всегда принимает женщина: использовать ей свой материал, но с низкой вероятностью зачатия, или чужой, но с более высоким процентом успешности ЭКО.
Обратите внимание: при этом следует учитывать тот фактор, что с возрастом у женщины увеличивается риск возникновения в эмбрионе хромосомных аномалий.
Медики отмечают тот факт, что после ЭКО вероятность зачатия двойни, тройни и даже четверни возрастает на 50%. Стоит помнить, что многоплодие – это всегда высокий риск для матери, а также для самих будущих малышей. Оно может спровоцировать преждевременные роды, замирание беременности и т.д.
Как себя вести после ЭКО
Не стоит ограничивать сильно свою жизнь после переноса эмбриона. Но при этом важно избегать некоторых вещей, которые могут повлечь за собой стресс для организма, особенно в первые 12 дней.
В частности, женщине после ЭКО лучше на время отказаться от таких физических нагрузок и привычек как:
Стоит вести спокойную и размеренную жизнь, больше гулять на свежем воздухе, меньше находиться в помещениях, где есть скопление людей. Важно полноценно и регулярно питаться, придерживаться питьевого режима, но не нужно садиться на диету или есть очень много. По желанию женщины половая жизнь может быть ограничена.
Важно: полностью переходить на постельный режим после ЭКО – неправильно, так как неподвижность организма ухудшает кровообращение в тазу, т.е. матка и эмбрион не будут получать необходимое количество кислорода. В итоге это может негативно повлиять на процесс имплантации.
Больше информации о методике экстракорпорального оплодотворения вы получите, просмотрев данный видео-обзор:
Викторова Юлия, акушер-гинеколог
14,193 просмотров всего, 2 просмотров сегодня
• Что такое ЭКО?
ЭКО, или экстракорпоральное оплодотворение — это оплодотворение яйцеклетки в условиях in vitro (то есть в специальной медицинской посуде, или в пробирке, после чего эмбрион выращивается в специальной питательной среде); затем, через несколько дней, эмбрион переносится в матку женщины, где в дальнейшем, при удачном стечении обстоятельств, развивается беременность.
• Первая успешная попытка ЭКО была осуществлена в 1978 г. в Великобритании, в Манчестере. В наше время этот метод распространен настолько широко, что число детей, родившихся после применения ЭКО, давно уже перестали подсчитывать.
• В каких случаях имеет смысл делать экстракорпоральное оплодотворение?
Прежде всего, ЭКО – это метод лечения бесплодия. При этом основным показанием к проведению экстракорпорального оплодотворения является трубное бесплодие, то есть полная или частичная непроходимость маточных труб, при том что их проходимость восстановить невозможно (например, при наличии спаек после воспалительных заболеваний брюшной полости, операций, таких как элементарный аппендицит, если он был осложнен гнойным процессом в брюшной полости), или отсутствие маточных труб после внематочной беременности. Кроме того, ЭКО используют и при иммунологическом бесплодии, когда в организме женщины образуются антитела, уничтожающие сперматозоиды ее мужа. ЭКО также эффективно при мужском бесплодии, когда вырабатывается недостаточно спермы или в достаточном количестве спермы содержится недостаточное количество нормальных сперматозоидов.
• Как долго длится подготовка к ЭКО?
Сам процесс обследования (если обследование минимально) и лечения в цикле ЭКО занимает 1,5-2 месяца — до момента констатации наличия или отсутствия факта беременности. В процессе обследования перед проведением экстракорпорального оплодотворения женщине обычно делают ультразвуковое исследование матки и яичников, анализы крови на гормоны, анализы на СПИД, гепатит, сифилис, а мужчина должен пройти обследование спермы — спермограмму. При наличии показаний (возраст, наличие в роду хотя бы одного из партнеров людей, страдающих заболеваниями, передающимися генетически) проводятся генетические анализы.
Однако, такая схема подходит только для уже обследованных пар, причина бесплодия у которых установлена ранее.
У тех, кто впервые обращается в клинику ЭКО по поводу бесплодия, время подготовки к экстракорпоральному оплодотворению зависит от исходного состояния здоровья и основных заболеваний мужчины и женщины. Нередко возникает необходимость предварительного выполнения тех или иных лечебных мероприятий или даже операций, например коррекции гормонального фона, лечения инфекций, передающихся половым путем (хламидиоза, микоплазмоза, уреоплазмоза, генитального герпеса и др.), в некоторых случаях — удаления миомы или кисты, подготовки эндометрия (внутреннего слоя матки), и т.д. Это может занять довольно много времени — до нескольких месяцев. Однако после такой подготовки шансы на успех ЭКО (достижение беременности здоровым ребенком) значительно повышаются.
• Четвертый этап: через 2-5 дней эмбрионы готовы к переносу в матку. Перенос эмбрионов в матку — наиболее простая и совершенно безболезненная процедура, которая производится с помощью специального катетера.
• Пятый этап: около 2 недель между переносом эмбриона и проведением специального анализа на наличие или отсутствие беременности. В это время лучше не подвергаться физическим и эмоциональным нагрузкам, поэтому на период, следующий после экстракорпорального оплодотворения, может выдаваться больничный лист.
• Оставшиеся эмбрионы подвергают криоконсервации (замораживанию), сохранить можно и отдельно яйцеклетки и отдельно — сперматозоиды. При неудачной попытке экстракорпорального оплодотворения, если остались замороженные эмбрионы, в следующий раз можно использовать ранее полученные эмбрионы, без дополнительной стимуляции и без пункции.
• После введения эмбриона в полость матки женщине вводят препараты, способствующие сохранению беременности и препятствующие отторжению эмбриона. Такая терапия проводится до анализа на беременность. Если анализ отрицательный, терапия отменяется, после чего наступает очередная менструация; если положительный – как правило, продолжается еще какое-то время, после чего поэтапно отменяется.
• Каковы особенности вынашивания беременности, наступившей после экстракорпорального оплодотворения?
Наиболее часто возникающая проблема — это многоплодная беременность. Часто рождаются двойни, реже — тройни. В случаях многоплодной беременности по желанию женщины, а также по медицинским показаниям (если высок риск осложнений, связанных именно с многоплодностью) возможно проведение редукции эмбрионов, в результате которой остается только один или два плода.
• Далеко не всегда попытка экстракорпорального оплодотворения заканчивается успешно. В среднем, беременность наступает в 30 случаях из 100 лечебных циклов ЭКО, при этом родами заканчиваются только 24 беременности из 100 попыток экстракорпорального оплодотворения. В мировой практике ЭКО частота родов всегда ниже, чем частота наступления беременностей. То есть в среднем 6% наступивших беременностей заканчивается преждевременным прерыванием (выкидышем).
• Осложнения могут возникать и самом течении беременности; это сопряжено с тем, что женщины, делающие ЭКО, часто страдают различными нарушениями в функционировании репродуктивных органов, что сказывается и на вынашивании беременности в том числе.
• Как проходят роды у ЭКО-пациенток?
Теоретически, и во многих Западных странах этого принципа свято придерживаются, способ оплодотворения никак не влияет на течение родов, но экстракорпоральное оплодотворение, проведенное женщинам после многолетнего бесплодия, особенно если это не первая попытка ЭКО, является относительным показанием для проведения операции кесарева сечения, поскольку оно связано с минимизацией риска для ребенка в связи с возможными осложнениями родового процесса.
• Ну а если, кроме способа оплодотворения, ничто не отягощает состояние женщины, то роды ведутся через естественные родовые пути; если же имеются какие-либо другие патологии со стороны матери и ребенка, или во время родов возникают осложнения, то роды, как и у любой другой роженицы, заканчивают кесаревым сечением.
• Как известно, способности и умения детей определяются не только генами, полученным ребенком от родителей, но и тем, насколько родители стремятся развить способности малыша.
ЭКО Среди всех семейных пар в России 15-20% страдают от бесплодия. Считается, что если в течение года регулярной половой жизни без контрацепции беременность не наступает, то можно говорить о бесплодии. Крайне важно правильно установить причину бесплодия1. Как правило, их сразу несколько. При принятии решения о возможном методе лечения бесплодия врачи учитывают возраст и индивидуальные особенности пациентов.
Итак, если зачатие ребенка традиционным способом (когда оплодотворение происходит в маточных трубах женщины спермой мужчины, попавшей туда в результате полового сношения) невозможно вследствие:
* непроходимости или отсутствия маточных труб;
* эндометриоза;
* мужского фактора бесплодия (снижение подвижности сперматозоидов и количества сперматозоидов, вплоть до полного отсутствия сперматозоидов в эякуляте);
* иммунологического фактора бесплодия —
и при условии, что предшествующие попытки преодолеть бесплодие в течение 12-18 месяцев оказались неэффективными, быть может, имеет смысл прибегнуть к возможностям, которые предоставляет ЭКО.
Необходимые условия для проведения ЭКО:
* согласие обоих партнеров;
* отсутствие на момент начала лечения признаков острых и хронических воспалительных процессов в половых органах женщины и мужчины;
* отсутствие патологических изменений в полости матки;
* отсутствие патологических образований в яичниках.
Перед процедурой необходимо тщательное обследование супругов — для повышения шансов наступления беременности и уменьшения риска возможных осложнений.
Для женщины предварительное обследование включает:
* консультацию и осмотр гинеколога-эндокринолога;
* ультразвуковое исследование; консультацию терапевта и других специалистов — по назначению лечащего врача;
* кольпоскопию (исследование шейки матки);
* обследование на инфекции: токсоплазмоз, цитомегалию, герпес, хламидиоз, сифилис, гонорею, гепатит A и B, мазок из влагалища на степень чистоты, бактериологический анализ отделяемого цервикального канала;
* гормональное обследование.
Для мужчины предварительное обследование включает:
* консультацию и осмотр андролога;
* ультразвуковое исследование (при необходимости);
* расширенную спермограмму с определением морфологии сперматозоидов, бактериологический анализ спермы, гормональное обследование, биохимическое исследование спермы (фруктоза, лимонная кислота, цинк).
После переноса нескольких эмбрионов в полость матки возможно замораживание оставшихся и хранение их в течение длительного времени для последующего использования в том случае, если не удастся сохранить данную беременность. Использование замороженных эмбрионов позволяет женщине избежать повторной гормональной стимуляции яичников, равно как и процедуры пункции яичников.
Результативность процедуры ЭКО зависит от лаборатории, где ее осуществляют. В среднем в мире она составляет от 20 до 40%. Однако беременность при ЭКО имеет свои особенности. Во-первых, зачастую при женском бесплодии гормональные механизмы женской репродуктивной системы оказываются не в состоянии должным образом поддерживать беременность, и приходится в течение большей части, а то и всей беременности назначать соответствующую заместительную гормональную терапию. Тем не менее, остается повышенная вероятность самопроизвольного прерывания беременности.
Как видите, ЭКО представляет собой сложный многоступенчатый процесс, успех которого зависит от множества факторов.
История Луизы Браун
Супруги Браун (Великобритания) всегда хотели иметь детей. Мальчика и девочку. Но несмотря на все их усилия, миссис Браун никак не удавалось забеременеть. Как раз в это время английские врачи объявили о создании революционной методики преодоления бесплодия. Миссис Браун решила, что это — ее последняя надежда. Врачи взяли у нее из яичника яйцеклетку и оплодотворили ее в пробирке спермой, полученной от мистера Брауна. Убедившись, что с оплодотворенной яйцеклеткой все в порядке и она начала делиться, врачи переместили ее в матку миссис Браун. Спустя девять месяцев миссис Браун родила дочку, которую назвали Луизой.
Развитие метода оплодотворения в пробирке началось с искусственного осеменения, первый успешный случай которого датируется 1799 годом, когда сперма мужа была введена его жене с помощью теплого шприца. Для многих рождение Луизы Браун было знаком того, что ученые зашли слишком далеко, что они вздумали равняться с Богом, вмешиваться в сам процесс творения.
Донорство яйцеклетки
Использование донорской яйцеклетки — эффективный метод лечения бесплодия у всех женщин, за исключением тех, у кого бесплодие вызвано тяжелым заболеванием матки. ЭКО с донорской яйцеклеткой может рекомендоваться женщинам, у которых собственные яйцеклетки низкого качества или их не удается получить при стимуляции яичников.
Кому показано ЭКО с ИКСИ?
Всем парам с тяжелым мужским бесплодием, которые отказываются от инсеминации донорской спермой.
Процедура ИКСИ:
1. Зрелую яйцеклетку удерживают специальной пипеткой.
2. Единичный сперматозоид удерживается и обездвиживается тонкой и острой полой иглой.
3. Этой же иглой аккуратно прокалывают оболочку яйцеклетки и вводят ее в цитоплазму яйцеклетки.
4. Сперматозоид вводят в цитоплазму и аккуратно вынимают иглу.
ИКСИ обеспечивает большую вероятность оплодотворения и, по некоторым данным, наступления беременности, чем в целом при ЭКО. Это объясняется, в частности, тем, что к ИКСИ прибегают обычно пары с мужским бесплодием, при этом яйцеклетки отличаются хорошим качеством, а организм женщины — готовностью к вынашиванию беременности. Однако следует учитывать, что мужское бесплодие часто бывает связано с генетическими дефектами У-хромосомы, которые, разумеется, передаются потомству мужского рода. Это следует учитывать при выборе ИКСИ как метода вспомогательной репродукции, по возможности проводя соответствующие генетические исследования.
Частота рождения детей с грубыми пороками развития, зачатых методом ЭКО и ИКСИ, не выше, чем при обычном зачатии.
Донорство спермы
Инсеминация донорской спермой является эффективным методом лечения мужского бесплодия (надо отметить, однако, что недавно разработанный метод ИКСИ позволяет даже при очень низких показателях спермы, т.е. в тех случаях, когда раньше требовалось донорская сперма, все-таки добиться оплодотворения сперматозоидами мужа) или решением проблемы для одинокой женщины, которая планирует беременность.
Процедура:
1. Специалисты банка спермы тщательно обследуют всех доноров на предмет инфекционных заболеваний, таких как СПИД, гепатит и другие инфекции. Сперма замораживается и сохраняется 6 месяцев, по истечении которых подвергается повторному исследованию.
2. Донор выбирается согласно желаемым внешним признакам: этнической принадлежности, цвету глаз, волос, росту, весу, группе крови и т.п.
3. Замороженная донорская сперма извлекается из банка спермы и доставляется в специальном контейнере в медицинскую клинику, где планируется ее использование.
4. У женщины определяется момент овуляции (методов для определения овуляции много — самых разнообразных).
5. В день овуляции обработанная сперма, содержащая очищенную фракцию подвижных сперматозоидов, вводится в полость матки с помощью тонкого и мягкого катетера. Эта операция совершенно безболезненна.
Обычно качество зародыша оценивается не ранее чем через 48 часов после извлечения яйцеклетки. К этому сроку (к концу второго дня) должно быть не менее двух клеток, лучше, если эмбрион состоит из 3-4 клеток. Через 72 часа (к концу третьего дня) эмбрион должен состоять по крайней мере из 6 клеток, а лучше — из 7 и более. В целом больше шансов выжить у эмбрионов, состоящих из большего числа клеток, упорядоченно расположенных и при отсутствии фрагментации. Качество эмбрионов оценивается под микроскопом в ЭКО-лаборатории, что позволяет прогнозировать вероятность развития беременности после переноса эмбриона. Однако в данный процесс вмешивается еще множество факторов, которые на современном уровне развития науки невозможно учесть, поэтому полученные прогнозы не всегда сбываются.
Суррогатное материнство
Суррогатное материнство — способ преодоления бесплодия женщины, которая сама не может выносить и родить ребенка (в связи с отсутствием матки, привычным невынашиванием).
Первоначально суррогатными матерями чаще всего были родственницы бездетной пары, но в последнее время суррогатное материнство становится профессией — биологические родители платят деньги здоровой женщине, согласной на имплантацию и вынашивание чужого эмбриона.
Суррогатное материнство — самая сложная (и, соответственно, дорогостоящая) программа в составе ЭКО. Привлечение к рождению ребенка третьего человека, ставшее возможным в результате почти фантастического прогресса медицинской науки, дало возможность ощутить радость материнства женщинам, чье бесплодие раньше было непреодолимым, но одновременно поставило перед врачами и пациентами ряд новых этических и юридических проблем.
1 Подробнее о причинах бесплодия и обследованиях, которые необходимо пройти мужчине и женщине при подозрении на бесплодие, см. статью «Бесплодие: причины и диагностика».
2 Лютеинизирующий гормон контролирует функционирование желтого тела — особой структуры, образующейся после овуляции на месте лопнувшего фолликула и «ответственной» за выделение прогестерона.