Сегодня современная медицина и новейшие технологии позволяют устранять многочисленные проблемы, возникающие в женском организме. Особое внимание уделяется репродуктивной системе. Те представительницы слабого пола, которые десятилетия назад отчаялись родить ребенка, сейчас могут выносить и родить малыша. Прорывом в гинекологии стали две процедуры — лапароскопия и гистероскопия. Они могут выполняться одновременно или последовательно. Также эти манипуляции бывают независимы друг от друга. Лапароскопия матки сильно отличается по технике проведения от гистероскопии. Именно об этих двух процедурах и пойдет речь далее.
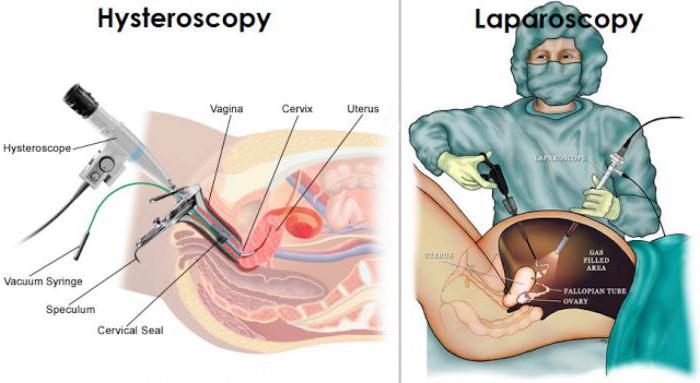
Из статьи вы узнаете, чем отличается гистероскопия от лапароскопии. Также мы расскажем об основных показаниях для проведения манипуляций. Отдельно стоит сказать и об отзывах женщин и врачей.
Что такое гистероскопия?
Гистероскопия – операция, которая относится к малоинвазивным вмешательствам. Она проводится среди женщин, ведущих половую жизнь. Манипуляция осуществляется при помощи специального прибора – гистероскопа. Во время исследования женщина находится в состоянии сна. Реже используется местное обезболивание. В этом случае пациентка все слышит, видит, но не чувствует.
Гистероскопия – операция, которая проводится исключительно в стенах стационара. В момент процедуры женщина находится на гинекологическом кресле. В полость цервикального канала вводится расширитель и специальная трубка с датчиком, на конце которого находится микрокамера. Доктор может при помощи этого оборудования контролировать процессы, происходящие внутри детородного органа. Под напором матка расправляется, и специалист может исследовать каждый ее сантиметр. При необходимости во время диагностики медики могут взять небольшой кусочек ткани для более тщательного исследования. Также в случае обнаружения полипа его можно сразу удалить. Процедура позволяет устранить некоторые аномалии развития матки, например, синехии.

Показания к проведению гистероскопии
Описанная процедура имеет свои показания. Существует два вида манипуляции: диагностическая гистероскопия, во время которой производится осмотр детородного органа изнутри, и оперативная. Во втором случае во время манипуляции врач осуществляет хирургическое лечение. Наиболее часто малоинвазивное вмешательство необходимо по следующим показаниям:
- аномалии развития матки (образовании синехий, перегородка);
- новообразования на слизистой оболочке детородного органа (полип, миома);
- гиперплазия эндометрия и аденомиоз;
- остатки плодного яйца в полости мышечного органа или неполный аборт;
- обильные кровотечения или прорывные менструации;
- бесплодие или частые выкидыши;
- несколько неудачных попыток экстракорпорального оплодотворения;
- увеличение размеров матки по неустановленным причинам.
Перед процедурой женщине обязательно нужно сдать анализы. Сюда входит мазок на чистоту флоры и анализ на инфекции, исследование крови на наличие гепатита, сифилиса и ВИЧ. Также проводятся дополнительные диагностики, необходимые перед применением наркоза.
Последствия использования гистероскопа
Какие отзывы есть об исследовании? Данная манипуляция в короткие сроки стала настолько популярной, что сейчас диагностическое вмешательство проводится чуть ли не у каждой четвертой представительницы слабого пола репродуктивного возраста. После процедуры женщина какое-то время должна оставаться под присмотром врачей. При необходимости ей вводят антибактериальные препараты и анестетики. В случае отсутствия операции пациентка может отправиться домой уже через несколько часов. Однако если доктор проводил лечение, то тут все будет зависеть от индивидуальных особенностей организма и течения процедуры.
Пациентки говорят, что в течение нескольких дней после гистероскопии могут отмечаться незначительные кровяные выделения из половых путей. Обычно они заканчиваются самостоятельно и не требуют применения дополнительных медикаментов. Также некоторые пациентки чувствуют дискомфорт и незначительную боль. Врачи не рекомендуют вступать в половые контакты в течение двух недель после манипуляции.
Плюсом гистероскопии является то, что после ее проведения доктор с максимальной точностью может установить причину проблемы и назначить правильное лечение.

Что такое лапароскопия?
Лапароскопия матки – это исследование, которое производится через брюшную полость. Манипуляция всегда осуществляется при помощи анестезии и аппарата для вентиляции легких. Лапароскопия и гистероскопия различаются тем, что в первом случае можно говорить о хирургическом вмешательстве, тогда как описанное выше исследование относится к малоинвазивным.
Во время лапароскопии применяется специальный сложный прибор под названием лапароскоп. При помощи небольших надрезов хирург вводит в брюшину женщины инструменты. В районе пупка вставляется камера. Именно она передает на экран все, что происходит в животе пациентки. Также перед введением инструментов осуществляется заполнение брюшной полости специальным газом. Живот женщины надувается, приподнимая верхнюю стенку. Это необходимо для того, чтобы обзор был максимальным и не возникло опасности повредить соседние органы. Лапароскопия и гистероскопия отличаются не только техникой проведения вмешательства, но и продолжительностью операции. Так, для лапароскопии необходимо от 30 минут до нескольких часов. Все зависит от сложности операции. Гистероскопию же можно провести за 10-20 минут.
Показания к проведению лапароскопии
Проведение манипуляции может быть плановым и экстренным. Также лапароскопия бывает лечебная и диагностическая. Стоит отметить, что в любом случае необходимо предварительно обследовать женщину. Для этого сдаются анализы крови и мочи, производится УЗИ половых органов, получается консультация терапевта и кардиолога. Безусловно, если речь идет о жизни пациентки, то все эти исследования отходят на второй план. Врачи по возможности берут все анализы. Показаниями к проведению исследования будут следующие ситуации:
- бесплодие и внематочная беременность;
- нарушение работы яичников (поликистоз);
- плотная капсула яичника;
- эндометриоз и подозрение на него;
- новообразования злокачественного или доброкачественного характера;
- спаечный процесс в брюшной полости или в фаллопиевых трубах;
- миома внешней оболочки матки;
- перфорация матки и так далее.
После проведения лапароскопического вмешательства
По отзывам женщин, после проведения операции длительно проходит восстановительный процесс. Сначала в течение нескольких часов пациентка отходит от наркоза. После этого женщина может по разрешению доктора встать. Однако сделать это очень непросто. О возможности покинуть медицинское учреждение в этот же день не может быть и речи. Обычно госпитализация длится от 3 до 7 суток. Все зависит от скорости восстановления организма.
После процедуры женщине требуется снять швы. Это необходимо сделать через 2 недели. Также нужно ухаживать за рубцами и обрабатывать их антисептиком. Вернуться к привычной жизни и занятиям спортом можно не ранее, чем через месяц.
Гистероскопия или лапароскопия: что лучше?
Этот вопрос часто возникает у представительниц слабого пола. Однако врачи не могут однозначно ответить на него. Лапароскопия и гистероскопия – это две абсолютно разные процедуры. Одна никогда не может заменить другую. Так, например, во время гистероскопии доктор может взять на анализ кусочек эндометрия или удалить остатки плодного яйца из матки. При лапароскопии же такие действия провести нельзя, так как инструменты находятся в брюшине и не заходят в детородный орган.
Во время лапароскопической операции появляется возможность рассечь спайки, удалить кисту с яичника, иссечь внематочную беременность. Все эти патологии нельзя устранить при помощи одного только гистероскопа. Именно поэтому не получится точно сказать, какое исследование лучше. Часто производятся лапароскопия и гистероскопия одновременно. При этом не требуется несколько раз использовать наркоз, а у врача появляется масса возможностей досконально изучить проблему и устранить ее.

Лапароскопия и гистероскопия: отзывы пациенток
Женщины говорят, что при обращении к услугам врачей платной медицины одновременное проведение этих манипуляций выходит гораздо дешевле. Если же речь идет о государственных учреждениях, то и тут отмечается масса плюсов одноразовой гистероскопии и лапароскопии.
- Сразу можно сдать все анализы и не бегать несколько раз по врачам. Ведь большинство заключений действительны в течение месяца.
- Возможность использования одного наркоза. Стоит отметить, что применяемые анестетики негативно сказываются на здоровье представительницы слабого пола.
- При устранении всех проблем сразу женщина получает более эффективный результат от лечения.
Представительницы слабого пола говорят, что при проведении описанных выше процедур (по показаниям) и дополнении в виде консервативного лечения эффект заметен практически сразу. Цикл восстанавливается, исчезают беспокоящие симптомы. Желающие родить женщины при хорошем исходе операции могут приступать к планированию беременности уже на следующий цикл.
Заключение
В современной гинекологии понятия «гистероскопия» и «лапароскопия» неразрывно связаны. Также во время того и другого исследования может проводиться метросальпингография. Это исследование состояния фаллопиевых труб у женщины. Часто оно требуется при бесплодии и спаечном процессе. Чтобы узнать больше информации о вмешательствах, обращайтесь к своему врачу. Успехов вам!

Современные методы диагностики заболеваний в гинекологии позволяют выявить болезни на ранних стадиях, и проводить их эффективную профилактику и лечение. Что собой представляет осмотр на гинекологическом кресле знает любая женщина. Также вряд ли ее напугает направление на ультразвуковую диагностику.
Но, когда гинеколог упоминает некоторые эндоскопические методы — лапароскопию, цервикоскопию, гистероскопию, колькоскопию или кульдоскопию, то дело обстоит иначе. Пациентка может сильно недоумевать о том, что будет происходить с ее организмом и чем все эти процедуры отличаются между собой. К примеру, некоторые женщины пытаются разобраться в том, что лучше — гистероскопия или лапароскопия?
Гистероскопия
Гистероскопия — метод обследования полости матки с помощью оптического прибора, введенного в матку через цервикальный канал. Изначально этот эндоскопический метод использовался только с целью диагностики, а в современной медицинской практике его используют для внутриматочных хирургических манипуляций.
Диагностическая гистероскопия показана в таких случаях:
- выявление новообразований различной природы;
- появление кровянистых выделений в период после наступления менопаузы;
- стойкое нарушение менструального цикла у женщин детородного возраста;
- на УЗИ не просматривается плодное яйцо;
- самопроизвольное прерывание беременности в сроки до 37 полных недель;
- диагностика пузырного заноса, злокачественной опухоли, образующейся из эпителиальных клеток хориона;
- при заместительной гормональной терапии для оценки ее эффективности;
- контроль расположения внутриматочной спирали.
Хирургические манипуляции во время гистероскопии могут проводиться в таких целях:
- внутриматочная полипэктомия;
- извлечение внутриматочного контрацептива и других инородных тел;
- рассечение внутриматочной перегородки или спаек;
- сужение устья фаллопиевых труб;
- лечение субмукозной фибромы матки.
Несмотря на то, что гистероскопия считается достаточно безопасной процедурой, но в редких случаях могут наблюдаться такие осложнения:
- Травмирование (прободение, перфорация) матки или цервикального канала.
- Инфицирование внутренних половых органов или обострение инфекционных заболеваний, которые не были выявлены на стадии подготовки к процедуре.
- При введении в полость матки углекислого газа могут появляться изменения сердечной деятельности, увеличение кислотности организма, закупорка кровеносных сосудов пузырьками газов, механическая травматизация тканей.
- Повреждение крупных сосудов мукозного слоя тела матки, приводящее к сильным кровотечениям.
- Реакция на анестезию.
Лапароскопия
Лапароскопия — метод проведения диагностических и хирургических операций внутренних органов, посредством введения миниатюрной видеокамеры и инструментов через небольшие надрезы в брюшной полости.
Этот диагностический метод широко используется в гинекологии:
- лечение бесплодия с неустановленной причиной и при отсутствии положительной реакции на гормональную терапию;
- операции на яичниках при их перерождении или наличии новообразований;
- подозрение на разрастание эндометрия за пределами его слоя или образования соединительнотканных тяжей в органах малого таза;
- эндометриоидная болезнь;
- миоматозное поражении матки;
- блокировка, перевязка или обрезание маточных труб;
- внутреннее кровотечение на фоне разрыва яичника.
При выполнении диагностической лапароскопии, делают маленький разрез (5-7 мм) в области пупка или немного ниже со смещением. Если необходимо выполнить хирургическое вмешательство на трубах или яичниках, то делают 1-2 дополнительных разреза по 5-7 мм, как правило, справа и слева внизу живота.
Кроме традиционных осложнений, таких как кровотечения и присоединение вторичной инфекции, у лапароскопии имеются уникальные осложнения:
- Закупорка кровеносных сосудов пузырьками газов. Вызвать это состояние может непосредственное попадание углекислого газа в сосудистое русло из иглы специального хирургического инструмента. Кроме того, газовая эмболия может развиться также в случае разрыва стенок крупных вен при лапароскопии, поскольку давление в брюшной полости выше, чем в венах.
- Повреждение сосуда брюшной стенки. Травма глубоких сосудов, как правило, приводит к быстрой и значительной кровопотере. А если повреждаются поверхностные сосуды, то появляется тонкая струйка крови после удаления хирургического инструмента.
- Травматизация органов ЖКТ. Игла Вереша имеет такую форму кончика, то повредить свободные подвижные петли кишечника практически невозможно. Но при этом защитить от повреждения прилегающие кишки или кишки с ограниченной подвижностью сложно, ввиду их нормального анатомического прикрепления.
- Повреждение мочевого пузыря или мочеточника. Заподозрить данную травматизацию можно по обильному кровотечению из порта, установленного в надлобковой области. Дальнейшее обнаружение крови в моче может говорить о глубоком повреждении.
- Повреждение нервов таза. Это может быть связано с положением пациентки на операционном столе или с ошибками в определении точки введения троакара через переднюю брюшную стенку и последующим ушиванием лапароскопических доступов.
При гистероскопии проводится обследование и лечение внутриматочной проблемы, а лапароскопия позволяет исследовать и лечить матку, трубы и придатки со стороны брюшной полости.
Сильные и слабые стороны методов
- детальное изучение детородных органов изнутри, которое позволяет ставить наиболее точный диагноз;
- выявление заболеваний, которые протекают в скрытой форме;
- при подозрении на онкологию возможно осуществить забор биологического материала для дальнейшего гистологического исследования;
- сохранение репродуктивных возможностей матки после различных видов эктомии прилежащих органов;
- сведение к минимуму кровотечений или их быстрая остановка;
- безопасность процедуры для смежных органов;
- незначительный риск возможных осложнений;
- возможность контролировать течение болезни;
- наложение микро-швов, сохранение эстетики.
Главный недостаток метода — узкопрофильность. Он применим только для манипуляций на шейке матки и внутри органа. Хотя данное исследование считается достаточно безопасным, но всегда существует вероятность развития осложнений. Поэтому гистероскопию должны выполнять только опытные специалисты, с высоким уровнем квалификации.
- После манипуляций пациентка практически не испытывает болевых ощущений.
- Быстрое восстановление физических сил и трудоспособности после лапароскопии.
- Нет необходимости длительное время пребывать в условиях стационара.
- Образование соединительнотканных тяжей после такого эндоскопического вмешательства сведено к минимуму.
- Эстетическая составляющая — на месте проколов не образуются некрасивые послеоперационные рубцы.
- Вероятность развития послеоперационных грыж снижается, благодаря отсутствию широкого рассечения тканей.
- Окупаемость дорогой стоимости процедуры за счет короткого периода госпитализации и реабилитации, а также экономии используемых медикаментов.
Слабые стороны лапароскопического исследования:
- дорогостоящая процедура;
- риск развития характерных осложнений;
- не у всех специалистов имеется надлежащий уровень подготовки;
- риск повреждения смежных органов и анатомических структур.
Что лучше?
Лапароскопию и гистероскопию нельзя назвать взаимозаменяемыми процедурами. Они имеют абсолютно разные техники выполнения, но иногда могут преследовать похожие цели. Как правило, врачи не дают пациентке самостоятельно выбирать между этими процедурами. А назначают их, отталкиваясь от серьезных показаний, выявленных у конкретной больной. Именно врач решает какой метод наилучший в каждом конкретном случае.
Так, в ходе гистероскопии доктор может сделать биопсию эндометрия или удалить остатки плодного яйца из матки. Что совершенно не возможно сделать при лапароскопии, поскольку инструменты находятся в брюшине и не заходят в детородный орган. В ходе лапароскопии существует возможность рассечь соединительнотканные тяжи, выполнить оофорэктомию или удалить внематочную беременность. С чем далеко не всегда может справиться гистероскоп.
Иногда врачи решают совместить лапароскопию и гистероскопию. В таком случае у специалистов расширяются возможности, они могут всесторонне изучить патологию и принять необходимые меры для ее устранения.
Бесплодие — серьезное испытание для женщины. С угрозой материнству ведут борьбу ведущие специалисты мира. Для выявления причин бесплодия и их устранения разработаны специальные методики. Когда проводится гистероскопия и лапароскопия одновременно. Почему совмещают оба метода, чем они отличаются и к каким результатам приводят?

Отличия методик
Гистероскопия отличается от лапароскопии техникой выполнения. Гистероскоп вводят внутрь матки через влагалище. Лапароскопия — инвазивный метод исследования полости матки и соседних органов посредством прокола стенки брюшной полости. Лапароскопию всегда проводят под общей анестезией, а гистероскопию — под местным обезболиванием.
Гистероскопия — это внутреннее исследование органа, лапароскопия позволяет обследовать внешнюю поверхность матки и прилегающих к ней органов.
Обратите внимание! Гистероскопию проводят без надрезов и проколов органов.
В каких случаях проводят внутреннее и внешнее обследование матки?
Гистероскопию (внутренняя диагностика) назначают для:
- обнаружения папиллом и наростов на слизистой;
- выявления причин сбоя в менструальном цикле;
- удаления старой спирали и остатков слизистой после чистки;
- выявление причины выкидышей;
- исследования эндометрия;
- осложнения течения беременности;
- исследование причин иных патологий.
Также диагностику назначают после неудачного протокола ЭКО, периодических маточных кровотечениях, врожденных аномалиях детородных органов.
Лапароскопию назначают для:
- диагностики внематочной беременности;
- исследования причин патологии яичников;
- исследования новообразования на внешней оболочке органа;
- проведения перфорации органа;
- иных гинекологических проблем.
После завершения операции область проколов зашивают, швы необходимо снять через 12-14 дней в больнице. Обе процедуры проводят после обследования анализов в лаборатории. Так как лапароскопия предполагает введение анестезии, необходима предварительная подготовка — отказ от пищи накануне диагностики.
Противопоказания к проведению лапароскопии и гистероскопии:
- злокачественные новообразования;
- сильно выраженное ожирение;
- спайки после ранее проведенных полостных операций;
- грыжа.
Есть ли риск развития осложнений после хирургии? Осложнения могут появиться после любых оперативных манипуляций с внутренними органами, это зависит от тяжести имеющейся патологии и особенностей организма женщины. Однако статистика осложнений невелика.
Чтобы не спровоцировать неприятность после проведения обеих процедур, нельзя пользоваться тампонами во время месячных, принимать горячие ванны и париться в сауне. Запрещены спринцевания и любые манипуляции с половыми органами без одобрения гинеколога. Этих ограничений необходимо придерживаться до полного восстановления здоровья.

Возможность замены
Многие пациентки интересуются, можно ли заменить одну диагностику другой? Так как техника проведения и область исследования обеих процедур не схожи, взаимозаменяемость исключена. В гинекологической практике применяют поочередное либо одновременное проведение обеих процедур.
Например, гистероскопия позволяет взять кусочек ткани для лабораторного анализа, быстро удалить новообразования на внутренних стенках матки. Лапароскопия может заменить классическую полостную операцию, только без рассечения брюшной стенки и соседних с маткой органов.
С помощью гистероскопии можно уточнить диагноз патологии, лапароскопия устраняет любую патологию репродуктивных органов. Поэтому невозможно дать ответ, что лучше — гистероскопия или лапароскопия.
Отличия гистероскопии и лапароскопии:
- при лапароскопии делают проколы в брюшной полости, гистероскопия проводится без разреза тканей;
- гистероскопия менее травматична для организма женщины, так как не повреждает соседние с маткой органы;
- лапароскопия применяется для лечения всех гинекологических заболеваний, гистероскопия исследует только полость матки и патологии внутри нее;
- лапароскопия имеет множество противопоказаний, препятствием к проведению гистероскопии является лишь плохая свертываемость крови.
После гистероскопии осложнений может не быть, если пациентка придерживается рекомендаций гинеколога. Максимум поболит низ живота, и то не долгое время. Кровянистые выделения бывают не у всех пациенток, и связаны они не с проведенным исследованием, а с особенностями реакции организма на вмешательство.
После лапароскопии требуется длительный восстановительный период, не исключено развитие воспалительных процессов в брюшной полости. Пациентка должна соблюдать диету и иные послеоперационные ограничения, а также следить за послеоперационными швами.
В каких случаях обе манипуляции проводят одновременно? Это делают при необходимости диагностических исследований совместно с проведением хирургических манипуляций.
Бесплодие
Проводится ли лапароскопия и гистероскопия при бесплодии, есть ли шанс восстановить репродуктивную функцию с помощью данных методик? Причины бесплодия могут быть самыми разнообразными. Например, спаечные процессы в трубах препятствуют продвижению сперматозоидов в яичники. С помощью проведения гистероскопии можно убрать спайки, что освободит путь для сперматозоидов.
Гистероскопия позволяет установить точный диагноз, на основе которого гинеколог назначает соответствующий клинической картине курс лечебных манипуляций. Также гистероскопия помогает избавиться от многих патологий, препятствующих успешному оплодотворению:
- кисты яичников;
- спаечная непроходимость;
- опухоли, кисты, полипы;
- эндометриоз.

Пациенток интересует вопрос о сроках наступления возможной беременности после оперативных манипуляций. Шанс забеременеть зависит от индивидуальных особенностей организма пациентки, тяжести имеющейся патологии и сложности проведенной хирургии. Свою лепту вносят: возраст, существующие хронические воспалительные процессы репродуктивных органов и осложнения после операции.
Преждевременная беременность после лапароскопии всегда заканчивается нежелательными последствиями. Время зачатия необходимо согласовать с участковым гинекологом.
Когда желательно планирование беременности? Чтобы организм полностью восстановился после хирургических манипуляций, должно пройти три месяца или полгода. После тщательного обследования пациентки гинеколог выносит заключение о возможности/невозможности зачать ребенка. Операция кисты яичника отодвигает время планируемого оплодотворения на полгода вместо трех месяцев.
Удаление поликистоза яичников не требует длительного восстановительного периода, поэтому уже через 28-30 дней можно думать о зачатии ребенка. Восстановление женского здоровья после внематочной беременности требует длительного периода реабилитации — не менее полугода. Врачи с осторожностью относятся к планированию зачатия после внематочной, рекомендуют дать отдых организму около года.
Как проходят роды после лапароскопии? Данная операция не оставляет после себя рубцов на теле матки, поэтому женщина может рожать естественным путем. Если врачи посчитают необходимым, пациентке сделают кесарево сечение. Не следует думать, что слабая родовая деятельность спровоцирована предшествующей родам операции — она зависит от особенностей женского организма.
Гистероскопия делится на два типа — диагностическая и хирургическая. После диагностических процедур препятствий к зачатию нет. Хирургические манипуляции устанавливают свои правила: организму необходим восстановительный период. Реабилитация полностью зависит от тяжести патологического процесса и проводимой хирургии.
Как правило, шести месяцев достаточно, чтобы организм восстановился после вмешательства. После хирургии возможно развитие внутриматочной инфекции, поэтому преждевременная беременность может закончиться выкидышем или преждевременными родами.
Вялотекущий инфекционный процесс в матке также может спровоцировать гипоксию плода, многоводие, неправильное положение плода и фетоплацентарную недостаточность. Поэтому спешить с оплодотворением не рекомендуется. Перед зачатием гинеколог проведет тщательное обследование с помощью инструментальной и лабораторной диагностики — УЗИ , бак посев флоры влагалища, анализ крови и мочи.
Для сохранения наступившей беременности применяют синтетические гормональные препараты, (например, Дюфастон), которые способствуют надежной фиксации эмбриона к стенке матки. Также этот препарат стимулирует эндометрий, подготавливает полость матки к вынашиванию плода и устраняет сокращение мышечных волокон. Дюфастон назначают в первом триместре беременности.

Лапароскопия и гистероскопия — современные методики борьбы с бесплодием. Оба метода имеют отличия в техническом плане и предмете исследования. Заменить одну процедуру другой невозможно — их применяют по отдельности, друг за другом или совместно. Одновременное проведение лапароскопии и гистероскопии дает развернутую клиническую картину, экономит время врачей и силы пациентки.
Может ли помочь гистероскопия или лапароскопия при бесплодии? Большинство пациенток обрели шанс на успешное зачатие после проведения оперативного вмешательства. Однако оплодотворение зависит не только от лечебных процедур, но и от возраста пациентки и тяжести заболевания. В любом случае, шанс исцелиться нужно использовать и верить в успех.
Правильный диагноз определяет основу терапии. Бесплодие с неустановленным фактором подразумевает максимально полное обследование. Один из способов выяснить причину — сделать диагностическую лапароскопию, которая, согласно медицинской статистике, на 80 % позволяет установить диагноз.
Диагностическая лапароскопия при бесплодии неясного генеза — малоинвазивное хирургическое вмешательство, которое позволяет осмотреть брюшную и тазовую полость, выполнить во время процедуры необходимые манипуляции, которые направлены на нормализацию репродуктивной функции женщины.
Как делают лапароскопию
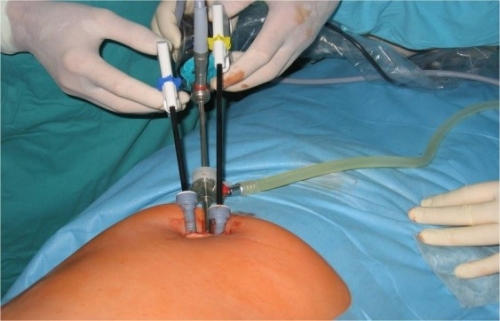
Диагностическая операция выполняется в условиях стационара, для обезболивания применяется наркоз. В брюшную полость через миниразарез вводят лапароскоп, еще 2 дополнительных разреза выполняют над лобковой костью. Через них вводят специальные инструменты, необходимые для работы хирурга: при подозрении на опухоль можно взять кусочек ткани с измененного участка (биопсия) с последующим гистологическим исследованием, удалить кисты, очаги эндометриоза, рассечь тазовые спайки или избавиться от рубцовой ткани. Оптика увеличивает патологическое образование в несколько раз, что позволяет с точностью до миллиметра иссечь его.
Для лучшей визуализации подается углекислый газ, именно из-за него после процедуры может ощущаться тяжесть или незначительная боль в области таза и даже плечей. Состояние нормализуется в течение 1-2 суток.
Лапароскопическое исследование с хирургией обычно занимает час или два. После извлечения инструментов разрезы закрываются швами. Время восстановления 24-48 часов, и женщина может вернуться к своей обычной деятельности, без каких-либо особых ограничений.
Диагностическая лапароскопия при бесплодии неясного генеза выполняется каждой женщине, если проблему удается скорректировать, то у многих из них наступает беременность.
Все хирургические действия выполняются одноэтапно, если визуально патология не обнаруживается, рассматривается вопрос о других способах лечения бесплодия.
После проведения диагностической лапароскопии не требуется длительный восстановительный период, а осложнения встречаются реже, чем при открытых полостных операциях.
Лапароскопия при бесплодии, согласно действующим приказам, включена в перечень обязательных обследований перед выполнением экстракорпорального оплодотворения.
Показания для лапароскопии при бесплодии
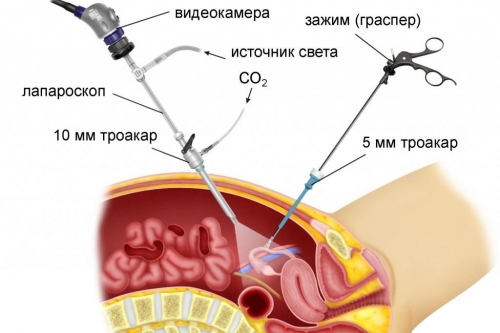
Диагностическая и оперативная лапароскопия при бесплодии используется как для установления диагноза, так и для лечения, и рекомендована для следующих ситуаций:
• Кисты яичника, обнаруженные при ультразвуковом исследовании, при отсутствии эффекта от консервативной терапии.
Кисты образовываются в яичниках по множествам причин, которые носят функциональный или органический характер. И если за новообразованиями функционального генеза можно наблюдать, то киста органического происхождения подразумевает хирургическую тактику из-за высокого риска озлокачествления. Выделяют дермоидные кисты, фолликулярные, тератомы и овариальный эндометриоз.
Перед планируемым ЭКО пораженные спаечным процессом придатки убирают, в противном случае значителен риск развития внематочной беременности.
• Выполнение диагностической биопсии.
Биопсия — стандарт для верификации диагноза, позволяет отличить доброкачественное новообразование от злокачественного.
На фоне сбоя в работе гормональной системы в матке начинает развиваться доброкачественная опухоль. В начале клинических проявлений нет, но миома больших размеров препятствует овуляции, имплантации, провоцирует выкидыши.
Эндометриозные очаги, которые располагаются вне матки, провоцируют спаечный процесс.
Измененный в результате болезни эндометрий (внутренняя слизистая) препятствует имплантации эмбриона к стенке матки.
Кисты яичников, полипы — верные спутники эндометриоза.
• Опухолевая патология
• Нарушения менструального цикла.
• Проведение дифференциальной диагностики между опухолью матки и кишечника.
• Подозрение на аномалии строения органов женской репродуктивной системы.
• Динамическое наблюдение после проведенной терапии.
В экстренной хирургии подозрение на эктопическую беременность, перекрут ножки кисты яичника, апоплексия — также служат показаниями для выполнения лапароскопии, но уже в экстренном порядке.
Лапароскопия яичников при бесплодии может быть полезна при синдроме хронической тазовой боли, воспалительном процессе, не поддающемся консервативной терапии, поликистозе яичников. Ранее выполнялась лапаротомия, при которой не всегда было возможно установить диагноз. На коже оставался значительный послеоперационный рубец.
Риски лапароскопии
Как и любая хирургическая процедура, лапароскопия сопряжена с рисками. У одной или двух женщин из 100 развивается одно из осложнений:
• инфекция мочевого пузыря;
• раздражение кожи вокруг проколов.
Другие менее распространенные, но потенциальные осложнения, включают:
• спаечный процесс;
• гематому брюшной стенки;
• генерализованную инфекцию.
• повреждение органов или кровеносных сосудов, обнаруженных в брюшной полости (может потребоваться дополнительная операция);
• аллергическая реакция;
• повреждение нерва;
• задержка мочи;
• образование тромбов;
• осложнения общей анестезии;
• летальный исход (менее 3 случаев на 100,000).
Во время диагностической лапароскопии при бесплодии оцениваются не только патологические очаги, но и форма, размеры, цвет репродуктивных органов. Для определения проходимости маточных труб через матку вводится контраст.
Гистероскопия при бесплодии
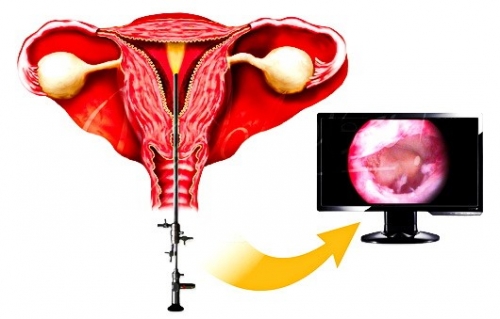
Использование эндоскопического оборудования в гинекологии позволяет выполнить гистероскопию — малоиназивный способ исследования для осмотра полости матки с помощью специального прибора — гистероскопа.
В зависимости класса от оптики, можно увеличить картинку в 20 раз. Современная эндоскопия располагает гистероскопическими тубусами с оптическим увеличением в 150 раз, что позволяет увидеть патологические изменения клеток, подозрительных на злокачественное перерождение.
Лапароскопия и гистероскоппия при бесплодии неясного генеза при наличии показаний могут проводиться одновременно.
Чем отличается гистероскопия от лапароскопии
Основное отличие: гистероскоп вводится в полость матки трансвагинально (через влагалище), а лапароскоп — через брюшную полость.
Во время гистероскопии обращают внимание на слизистую матки:
• цвет;
• толщину;
• форму и рельеф стенок;
• состояние устьев маточных труб;
• наличие/отсутствие патологических образований;
• соответствие гистероскопической картины срокам менструального цикла.
Так же, как и при лапароскопии есть возможность выполнения хирургических манипуляций:
• удаление вросшей спирали;
• забор материла для исследования (биопсия);
• удаление полипов и пр.
Оптимальный срок для выполнения гистероскопии с 6 по 9 день после очередной менструации. В этот период осмотр слизистой оболочки матки наиболее информативен. При отсутствии месячных или в период менопаузы, постменопаузы исследование можно выполнять в любой день.
Специалисты рекомендуют использовать контрацептивы после проведения гистероскопии с объемными вмешательствами в течение 6 месяцев.
После операции у некоторых женщин поднимается температура до субфебрильных цифр, повышение температурной реакции выше 38 — 39 С свидетельствует о присоединении воспалительного процесса. Для профилактики воспаления после проведения гистероскопии назначают антибиотики широкого спектра действия и нестероидные противовоспалительные средства.
Выделения после гистероскопии: когда нужна повторная консультация врача

В норме выделения после гистероскопии изначально кровянистые мажущиеся, а спустя 48-72 часа — коричневатые и в небольшом количестве. Более обильные выделения отмечают при проведенном во время гистероскопии выскабливании. Длительность их не превышает 14 дней.
Консультация в экстренном порядке необходима, если у женщины в течение часа намокают 2 прокладки с максимальной степенью впитываемости.
Появление выделений с неприятным запахом, слизисто-гнойного характера, повышение температуры — признаки острого эндометрита. В тяжелых случаях требуется госпитализация.
К привычной жизни женщина возвращается уже через 1-2 суток.
Как вести себя после гистероскопии
Для того чтобы предотвратить осложнения, необходимо придерживаться правил:
1. Не пользоваться тампонами, а только гигиеническими прокладками. В первые сутки нужно считать количество используемых абсорбирующих материалов, эта информация полезна для врача.
2. Не посещать бани, сауны, бассейны.
3. Отказаться от купания в водоемах.
4. Не поднимать тяжести.
5. Не заниматься сексом в течение 2 недель, если лапароскопия была диагностическая, после хирургического лечения — до полного восстановления, как правило — 8 недель.
6. Соблюдать все назначения.
Какие нужно пройти обследования перед лапароскопией и гистероскопией
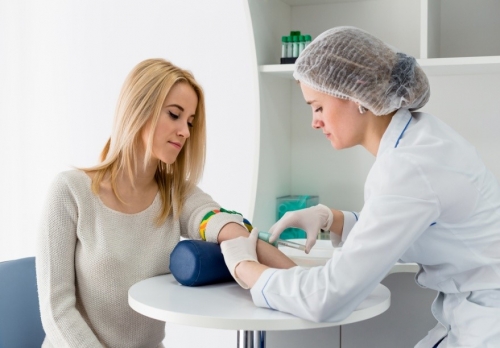
• общий анализ крови и мочи;
• тесты на гепатит В и С, ВИЧ и сифилис КСР методом;
• время свертывания крови;
• кровь на сахар.
Перед любой гинекологической операцией необходимо выполнить микроскопию влагалищного отделяемомго, так как острое воспаление — кольпит – перед гистероскопией должно быть снято с помощью антибактериальных препаратов системного и местного действия.
Бактериальный посев покажет, есть ли патогенная микрофлора и в каком количестве, от этого зависит необходимость проведения предоперационной антибактериальной терапии.
Инструментальные обследования: УЗИ, по показаниям МРТ.
Общепрофильные: Флюорография (может быть заменена рентгенографией органов грудной клетки и ЭКГ.
Когда нельзя проходить лапароскопию и гистероскопию
Как к любому оперативному вмешательству, есть ситуации, при которых лапароскопическое исследование/лечение не проводят:
• декомпенсированная почечная, печеночная, сердечная недостаточность;
• лихорадка любого генеза;
• острый воспалительный процесс, в том числе, и в женских половых органах;
• новообразование размерами, превышающими 10 см;
• выраженная степень ожирения;
• нарушение свертывающей системы крови;
• состояние после перенесенных оперативных вмешательств на органах брюшной полости и малого таза в анамнезе.
Когда можно забеременеть после лапароскопии
Беременность после лапароскопии наступает не в 100% случаев, это зависит от изначальных причин и эффективности проведенного вмешательства.
При разделении спаек в фалопиевых трубах сексом без предохранения можно заниматься уже в первый цикл, наиболее благоприятный период для зачатия — первые 3 месяца, дальше спаечный процесс вернется вновь.
При удалении одной трубы рекомендовано воздержаться от беременности не менее 3 месяцев, рекомендация аналогична и после удаления фибромиомы, очагов эндометриоза.
Увеличить шанс забеременеть в этом случае поможет гормонотерапия.
При полипэктомии — удалении полипов — необходимо учитывать, что через полгода полипы могут образоваться вновь, и тогда потребуется повторная гистероскопия.
Согласно статистике, беременность наступает в течение первого года после процедуры.
Запишитесь на приём к врачу в вашем городе
