Бесплодие и невынашивание беременности.
Что делать и кто поможет?
Проблема бесплодия в паре очень актуальна в настоящее время. Впрочем как и много лет назад, когда я только начинала работать с репродуктивными нарушениями. Раньше проблема считалась медицинской и пары шли за помощью к докторам. Потом врачи стали все более лояльно относиться к помощи психолога в такой ситуации и даже сами стали активно направлять пациенток за психологической поддержкой. Кого-то с идиопатическим бесплодием, кого-то с невынашиванием беременности (переживания утраты), кого-то в связи с психологическими последствиями данного диагноза (стресс, чувство вины, все большая неуверенность в себе и т.п.). Сейчас же с бесплодием помогают справиться такое количество специалистов, что диву даешься, почему же она просто не исчезла вовсе.
За долгие годы работы с репродуктивными нарушениями у женщины (бесплодие и невынашивание беременности), я сталкивалась с самыми разнообразными способами справления с ситуацией, к которым прибегали женщины. Что-то было помогающим, что-то безобидным, но финансово затратным, а что-то вообще наносило вред психическому здоровью женщины. И сегодня я попыталась собрать самые распространенные варианты предлагаемой помощи на этих страницах. Женщинам, находящихся на пути к материнству, предлагаю просто поразмышлять, что стоит выбирать, а над чем подумать.
Без врача никак
Обычно первым делом мы обращаемся к врачу. Доктор собирает необходимые исследования, разрабатывает или корректирует схему подготовки и лечения, ведет женщину к благополучной беременности и родам. При помощи новых репродуктивных технологий (ЭКО, ИКСИ) в том числе.
Возможных медицинских причин бесплодия и невынашивания беременности много. Возможно спаечный процесс затрудняет встречу яйцеклетки и сперматозоида и ее движение в полость матки (трубно-перитонеальный фактор). Возможно есть гормональные нарушения, мешающие нормальному процессу овуляции, зачатия и развития беременности (эндокринный фактор). Могут быть сложности имплантации плодного яйца при тех или иных патологиях эндометрия (маточный фактор). Эндометриоз. Проблемы гемостаза. Иммунный фактор. Мужской фактор. Оставим это врачам, которые уже давно знают, как помогать женщине в том или ином случае.
Пойду к гадалке и экстрасенсу
Конечно хочется, чтобы кто-то помог, просто поводя руками над телом. Или хотя бы раскинул карты и сказал, ну когда же получится. Или дал наговоренную бутылочку с волшебной водой. Хочется чуда. Очень. Особенно если путь проделан уже большой и ничего пока не помогает.
Поеду в Индию, Тибет, Тайланд
В Тайланде, говорят женщины, хорошая медицина. В ашрамах Индии — можно очиститься духовно и физически. Нетрадиционная медицина гораздо лучше, полнее и умнее обычной, так как она охватывает человека целиком (не только телесный недуг, но и его душу, карму и т.д.) и гораздо древнее традиционной.
Ничего не имею против. Особенно если в данный метод есть вера и она подкреплена опытом.
Паломничества к святым местам
Если честно, то я почти не встречала женщин с бесплодием, которые не побывали в одном или нескольких святых местах, помогающих зачатию. Здесь и монастырь Матроны, и Дивеево, святые иконы и источники в самых разных городах, посетив которые кто-то стал мамой.
Иногда и врачи говорят, что они делают свою работу, женщина свою (таблетки, уколы, другие манипуляции), а остальное остается за некой высшей силой. Наверное с верой к ней тоже стоит прибегать? Но на одну нее не полагаться.
Есть такие врачи (реальные с дипломом), которые считают, что все остальные коллеги в белых халатах – идиоты. Обычно они не стесняются прямо так и говорить открыто. А вот они единственные знают и понимают, как зачать и выносить малыша. Поэтому надо идти лечиться к ним. Если не пойдете, вы тоже идиот. Если долго шли к ним, то раньше были идиотом, а сейчас наконец образумились.
Я на таких приемах не была, поэтому из рассказов женщин уяснила, что они либо используют одну и ту же схему для всех (и не важна истинная причина проблемы и последствия такого лечения), либо проблемой считают отсутствие оргазма/неподходящего партнера/неумение быть женщиной. И предлагают это полечить. Как? Я не знаю. Но знаю, что женщине с бесплодием мягко говоря обидно слышать о таких причинах ее неудач. Да и проблемы с оргазмом испытывают многие женщины, успешно родив нескольких детей. И понятно, что все это полезно для дамы (улучшение кровообращения, настроения и т.д.), но все равно…
В общем, мне нечего тут добавить.
Сейчас часто можно встретить рекламу тренингов, помогающих стать мамой. Женщин учат на них стать женщиной (той самой наверное, о которой уже говорилось выше), визуализировать позитивные результат, расслабляться, делать полезные упражнения (в плане женского здоровья).
Я слышала как хорошие отзывы от клиенток, так и не очень. При выборе группы я бы посоветовала ориентироваться на ее численность и профессионализм ведущих. Терапевтические группы не могут быть большими (максимум 12, но лучше 7 человек). У ведущих должно быть медицинское и/или психологическое образование, а не просто бумажка о прохождении тренинга тренеров (или что-то около того).
Самостоятельное лечение по Интернету
Теперь в Интернете можно найти все, что угодно. И некоторые женщины, опасаясь или не доверяя врачам, предпочитают разобраться во всем самостоятельно. Находят якобы причины собственной неудачи на форумах по бесплодию. Сдают анализы, сравнивают результаты с таблицами лаборатории и показателями форумчанок и… сами назначают себе лечение. Я знаю несколько случаев такого самолечения гормонами (для улучшения овуляции), которые закончились плохо, а могли бы вообще плачевно, если вовремя не вмешался врач.
Самое безобидное лечение бесплодия в сети, о котором я знаю, это покупка фикуса (только не ешьте его ради бога) и вышивание трех ангелочков. И то и другое, гласит Интернет, поможет стать мамой.
Как помогает врач, мы немного обсудили выше, а остальное ваш доктор расскажет сам.
Как работает психолог, чем помогает, я уже рассказывала. Вы можете посмотреть о психологической помощи подробно ниже.
Удачи и исполнения желаний!
Если Вам нужна моя консультация и профессиональная помощь:
Тел.: +7 929 9020234, +7 916 4015150 (лучше писать, т.к. я часто не могу ответить на звонок из-за занятости, я перезвоню или напишу Вам)
Если мы с вами живет в разных городах или вы не можете приехать на очный прием, просто воспользуйтесь Скайп консультациями.
Аннотация научной статьи по клинической медицине, автор научной работы — Максимова Наталья Юрьевна, Супонева Людмила Николаевна, Махалова Галина Олеговна
Предгравидарная подготовка женщин в значительной мере определяет течение беременности и перинатальный исход. Каждая беременность должна быть желанной, запланированной и обязательно заканчиваться рождением здорового ребенка.
Похожие темы научных работ по клинической медицине , автор научной работы — Максимова Наталья Юрьевна, Супонева Людмила Николаевна, Махалова Галина Олеговна
ASPECTS OF THE SOLUTION TO THE PROBLEM OF INFERTILITY AND MISCARRIAGE
Predgravidarnaya training women to a large extent determines the course of pregnancy and perinatal outcome. Every pregnancy should be wanted and always end with a planned birth.
в период гестации оправданно с целью профилактики осложнённого течения беременности, преждевременных родов и врожденных пороков развития плода.
1. Абрамченко, В. В. Метаболическая терапия при беременности и в родах: руководство для врачей / В. В. Абрамченко, Г. Л. Громыко, И. Н. Бойко. М. , 2010. — 240 с.
2. Радзинский, В. Е. Акушерская агрессия/В. Е. Рад-зинский. — М.: Status Presens, 2011. — 687 с.
3. Макаров, И. О. Питание женщин во время беременности / И. О. Макаров, В. И. Боровикова // Вопросы гинекологии, акушерства и перинатологии. -2011. — № 10. — С. 90-94.
4. Спиричев, В. Б. Научное обоснование применения витаминов в профилактических и лечебных целях / В. Б. Спиричев // Вопросы питания. — 2010. — № 5. -С. 4-14.
5. Сандакова, Е. А. Судьбоносная профилактика / Е. А. Сандакова // Журнал Status Presens. — 2013. — № 9. — С. 48-52.
Н. Ю. МАКСИМОВА1, Л. Н. СУПОНЕВА1, Г. О. МАХАЛОВА2
АСПЕКТЫ РЕШЕНИЯ ПРОБЛЕМЫ БЕСПЛОДИЯ И НЕВЫНАШИВАНИЯ БЕРЕМЕННОСТИ
2 — Оренбургский государственный медицинский университет
N. Y. MAXIMOVA, L. N. SUPONEVA, G. O. MAHALOVA
ASPECTS OF THE SOLUTION TO THE PROBLEM OF INFERTILITY AND MISCARRIAGE
Предгравидарная подготовка женщин в значительной мере определяет течение беременности и перинатальный исход. Каждая беременность должна быть желанной, запланированной и обязательно заканчиваться рождением здорового ребенка.
КЛЮЧЕВЫЕ СЛОВА: ПРЕДГРАВИДАРНАЯ ПОДГОТОВКА, НЕВЫНАШИВАНИЕ БЕРЕМЕННОСТИ, ПРОГЕСТЕРОН, РОДЫ, ЭКО.
Predgravidarnaya training women to a large extent determines the course of pregnancy and perinatal outcome. Every pregnancy should be wanted and always end with a planned birth.
KEY WORDS: PREGRAVID TRAINING, MISCARRIAGE, PREGNANCY, PROGESTERONE, BIRTH, IVF.
Беременность должна быть желанной, запланированной и обязательно заканчиваться рождением здорового ребенка. Предгравидарная подготовка в значительной мере определяет течение беременности
Махалова Галина Олеговна — аспирант кафедры акушерства и гинекологии; тел. 8 (3532) 310201; lokkylo@yandex.ru
проблема бесплодия и невынашивания беременности должна решаться только в специализированных центрах и включать в себя:
— исследование репродуктивного здоровья супружеской пары и коррекцию выявленных нарушений;
— консультирование и предгравидарную подготовку в период планирования беременности;
— ведение ранних сроков беременности с учетом выявленных факторов риска или возникших осложнений в период беременности.
В учреждениях здравоохранения по планированию семьи в одной команде должны работать врачи-акушеры-гинекологи, урологи-андрологи, а также должна осуществляться психологическая поддержка супружеской пары на этапе планирования и вынашивания беременности.
Специалистами консультативно-диагностической поликлиники ГКБ № 2 реализуются все, вышеизложенные, принципы деятельности, в результате отмечено повышение эффективности лечения в диспансерных группах по бесплодию и невынашиванию.
Таблица — Эффективность лечения в диспансерных группах по бесплодию и невынашиванию
Одной из причин бесплодия и невынашивания беременности является нарушение менструального цикла, связанное с недостаточной функцией эндометрия, в результате хронического эндометрита. Частота хронического эндометрита варьирует от 2,6 до 19,2%, гистологические признаки заболевания обнаруживаются примерно в 8% исследуемых биоптатов эндометрия. В 80-90% случаев хронический эндометрит наблюдается у женщин репродуктивного возраста. Заболевание выявляется с высокой частотой (7,5-15,4%) у пациенток
с бесплодием и у 90% женщин с привычным невынашиванием беременности. Существует несколько подходов к лечению воспалительных заболеваний эндометрия и недостаточности пролиферативной/секреторной фазы менструального цикла. При выявлении инфекционного агента проводится антибактериальная терапия, им-муномодулирующая, гормональная терапия, а также препараты, улучшающие микроциркуляцию в тканях репродуктивной системы. В последнее время активно обсуждается в литературе эффективность различных препаратов прогестерона с целью предгравидарной подготовки и сохранения беременности.
ЦЕЛЬ ИССЛЕДОВАНИЯ — оценить эффективность применения прогестеронов в комплексной терапии на этапе подготовки к беременности и в период до 20 недель гестации.
В исследование включены 37 женщин из группы высокого риска по невынашиванию беременности: Привычное невынашивание беременности в анамнезе было у 26, бесплодие различного генеза — у 11 женщин. Мужской фактор бесплодия исключен у всех обследованных пациенток. Средний возраст женщин составил 34,5 года. Все обследованные на этапе предграви-дарной подготовки в комплексной терапии получали препараты прогестерона во 2-ю фазу менструального цикла. Длительность курса гормонотерапии составила от 3 до 6 месяцев. Первая группа (18 женщин) ежедневно применяла капсулы прогестерона по 200 мг на ночь интравагинально до 20 недель беременности, из них 3 пациентки, которым было выполнено экстракорпоральное оплодотворение (ЭКО) и перенос эмбриона (ПЭ), получали вагинально капсулы прогестерона по 200 мг 3 раза в день. Вторая группа (19 женщин) ежедневно применяла препараты дидрогестерона по 10 мг 2 раза в день per os до 20 недели беременности. Эффективность лечения оценивалась на основании субъективных ощущений пациенток, данных ультразвукового мониторирования длины шейки матки, а также по частоте преждевременных родов.
В первой группе все беременности завершились родами в срок 38-41 неделя. Во второй группе у 3 из 19 беременных произошли преждевременные роды в сроке 34-35 недель, у 16 произошли срочные роды.
ВЫВОДЫ. Предгравидарная подготовка с включением препаратов прогестерона на этапе планирования и в дальнейшем на этапе вынашивания беременности снижает частоту угрозы прерывания беременности и частоту преждевременных родов у женщин с высоким риском рождения недоношенных детей.
1. Бесплодие и возраст: пути решения проблемы / Т. А. Назаренко, Н. Г. Мишиева. — М. : МЕД-пресс-информ, 2010. — 208 с.
2011 г. 2012 г. 2013 г.
Состояло на учете на начало отчетного периода по бесплодию 67 79 184
Взято на учет по бесплодию 108 276 420
Снято с учета по беременности 67 85 99
Направлено на высокие репродуктивные технологии 26 53 60
Состоит на учете на конец года по бесплодию 79 184 348
Состояло на учете по невынашиванию беременности 11 7 29
Взято на учет по невынашиванию 8 37 52
Снято с учета по беременности 9 15 23
Состоит на конец года 7 29 40
2. Доброхотова, Ю. Э. Неразвивающаяся беременность / Ю. Э. Доброхотова, Э. М. Джобава, Р. И. Озерова. — М. : ГЭОТАР-Медиа, 2010. — 250 с.
3. Подзолкова, Н. М. Невынашивание беременности : учебно-методическое пособие / Н. М. Подзолкова, М. Ю. Скворцова. — М., 2010. — 536 с.
4. Радзинский, В. Е. Акушерская агрессия / В. Е. Радзинский. — М.: StatusPraesens, 2011. — 688 с.
5. Сидельникова, В. М. Невынашивание беременности / В. М. Сидельникова, Г. Т. Сухих. — М. : МИА, 2011. — 534 с.
6. Современные методы преодоления бесплодия / Е. М. Яковленко, С. А. Яковенко. — 2010. — 280 с.
7. Сухих, Г. Т. Хронический эндометрит : руководство / Г. Т. Сухих, А. В. Шуршалина. — М. : ГЭО-ТАР-Медиа, 2013. — 164 с.
Е. Н. НЕВЕРОВА, Е. В. НИКОЛАЕВА
ЭКСТРАКОРПОРАЛЬНОЕ ОПЛОДОТВОРЕНИЕ — ЭФФЕКТИВНЫЙ МЕТОД ЛЕЧЕНИЯ БЕСПЛОДИЯ
Областной Центр охраны здоровья семьи и репродукции, г. Оренбург E. N. NEVEROVA, Е. V. NIKOLAEVA
IN VITRO FERTILIZATION — AS AN EFFECTIVE METHOD OF INFERTILITY TREATMENT
Более семи лет работает отделение вспомогательных репродуктивных технологий на базе областного Центра планирования семьи и репродукции. Около трех тысяч супружеских пар прошли программу ЭКО, и около 35% из них обрели счастье материнства и отцовства. Родителями стали даже женщины с трубно-перитонеальным и эндокринным факторами бесплодия и мужчины с тяжелыми формами астенотератозоо-спермии, т. к. применение метода ЭКО и ИКСИ позволяет оплодотворять яйцеклетки единичными сперматозоидами. В центре планирования уже 9 лет работает банк донорской спермы. Донорские сперматозоиды часто используются у женщин, не состоящих в браке и у супружеских пар с абсолютной азооспермией у мужчин. Перспективы развития ВРТ в нашем Центре — селекция сперматозоидов для ИКСИ по уровню фрагментации внутриядерного ДНК и внедрение пре-димплантационной генетической диагностики.
КЛЮЧЕВЫЕ СЛОВА: ЭКСТРАКОРПОРАЛЬНОЕ ОПЛОДОТВОРЕНИЕ И ПЕРЕНОС ЭМБРИОНОВ В ПОЛОСТЬ МАТКИ (ЭКО И ПЭ), ВСПОМОГАТЕЛЬНЫЕ РЕПРОДУКТИВНЫЕ ТЕХНОЛОГИИ (ВРТ), ИНТРАЦИТОПЛАЗМАТИЧЕСКАЯ ИНЪЕКЦИЯ СПЕРМАТОЗОИДА В ООЦИТ (ИКСИ).
Department of assisted reproductive technologies is working at the Regional Center of Family Planning and
Неверова Евгения Николаевна — заведующая лабораторией вспомогательных репродуктивных технологий, врач-эмбриолог; тел. 89225353437; evgapich@mail.ru
Николаева Елена Владимировна — врач-акушер-гинеколог, заместитель главного врача по поликлинической работе; тел. 89033950311; neva_or@mail.ru
Reproduction for more than 7 years. About three thousand married couples passed IVF program and about 35% of them have found happiness of motherhood and fatherhood. The women with tubal-peritoneal and endocrine infertility factors and men with severe astenoteratozoospermia became parents, because the using of IVF and method intracytoplasmic sperm injection allows to fertilize eggs by single sperm. The bank of donor sperm is functing in the Center of planning for the 9 years. Donors sperm is often used by women who are unmarried and by married couples with absolute azoospermia. Prospects for the development of ART in our Center: selection of sperm for ICSI without intranuclear DNA fragmentation and the introduction of pre-implantation genetic diagnostic.
KEY WORDS: IN VITRO FERTILIZATION AND EMBRYOTRANSFER; ASSISTED REPRODUCTIVE TECHNOLOGIES; INTRACYTOPLASMIC SPERM INJECTION.
В октябре 2014 года исполнилось 7 лет с момента открытия отделения Вспомогательных репродуктивных технологий (ВРТ) на базе Оренбургского област-

Дата публикации: 07.04.2016 2016-04-07
Статья просмотрена: 1114 раз
Актуальность. Невынашивание беременности — проблема, значение которой не только не уменьшается со временем, но, пожалуй, даже возрастает. Среди различных форм невынашивания беременности особое место занимает несостоявшийся выкидыш, то есть гибель эмбриона или плода в раннем сроке с длительной задержкой его в полости матки — неразвивающаяся беременность (далее НБ) [1,2].
Длительная задержка погибшего эмбриона (плода) в матке на фоне угнетения её сократительной деятельности сопровождается высоким риском развития инфекционных и гемостазиологических осложнений и может явиться причиной материнской смертности [1,2].
Удельный вес данной патологии в структуре репродуктивных потерь довольно высок: 10–20 %.
Выделяют критические периоды во время беременности, в которые плодное яйцо, эмбрион, плод особенно уязвимы для неблагоприятных воздействий: период имплантации (7–12 день), период эмбриогенеза (3–8 недель), период формирования плаценты (до 12 недель), период формирования важнейших функциональных систем плода (20–24 недель). Внутриутробная задержка погибшего плода или эмбриона является основной причиной возникновения синдрома мертвого плода [1,2].
Актуальность данной проблемы диктует необходимость изучить причины и разработать мероприятия по снижению и профилактике развития.
Цель работы
Выявить этиологические факторы неразвивающейся беременности у жительниц Талгарского района Алматинской области Республики Казахстан.
Материал иметоды исследования
Из 525 пациенток, получавших лечение в отделении гинекологии ГКП на ПХВ ЦРБ Талгарского района за период с января поноябрь месяцы 2014г.
Из них у 90 (17,14 %) имело место наличие НБ.
НБ отмечена в анамнезе у 9 из них (10 %).
В 1,11 % случаях неразвивающаяся беременность диагностирована после экстракорпорального оплодотворения.
Возраст пациенток колебался от 19 до 45 лет, но наибольший удельный вес НБ отмечен в возрасте от 23 до 31 лет и в среднем составил 26,84. В исследуемой группе НБ встречалась в сроках от 3 до 18 недель, при этом в 86 % случаев она выявлена в сроках от 5 до 10 недель беременности. 26,6 % пациенток являлись служащими, 29,55 % — рабочие, 1,11 % — учащаяся вуза, 44,4 % из них не работали.
Подавляющее большинство больных начали жить половой жизнью с 18–20 лет, лишь у одной пациентки имело место ранняя половая жизнь (15 лет).
Из гинекологических заболеваний в анамнезе бесплодие выявлено у 4 (4,4 %) пациенток, эрозия шейки матки — 16 (17,8 %), воспалительные заболевания женских половых органов — 3 (3,3 %), эндометриоз — 1 (2,2 %), миома матки — 1 (2,2 %), кисты яичников — 1 (2,2 %), апоплексия яичника — 1 (2,2 %) случай.
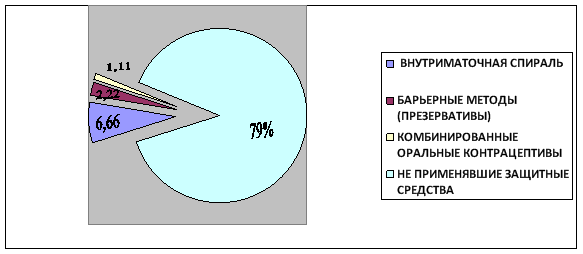
Из методов контрацепции 6,66 % пациенток выбрали внутриматочную спираль на различные сроки, 2,22 % барьерные методы (презерватив), 1,11 % — комбинированные оральные контрацептивы. А остальные 79 % по данным истории болезнейне применяли никаких методов контрацепции. (Диаграмма № 1)
В остальных случаях поводом для обращения к гинекологу были кровянистые выделения из половых путей. При осмотре у 60 % женщин имело место несоответствие размеров матки сроку беременности, что свидетельствовало о длительной задержке погибшего эмбриона. Во время поступления у большинства беременных выявлены явления кольпита (17–18,9 %), цервицита (9–10 %), эрозия шейки матки (13–14,4 %).
Репродуктивная функция упациенток снеразвивающейся беременностью:
В 16,66 % случаев, был выставлен диагноз привычное невынашивание беременности.
У пациенток исследуемой группы в предыдущих родах были отмечены осложнения родовой деятельности и течения послеродового периода — из 130 родов, только 112 (86,15 %) завершились без осложнений, а 9,2 % пациенток родоразрешены путем операции кесарево сечение (по поводу угрожающего состояния плода, крупного плода, несоответствия размеров таза и головки плода, с целью остановки кровотечения, и т. д.), в 1,54 % имели место преждевременные роды, в 3,07 % случаев послеродовый период осложнился кровотечением.
При анализе данных о перенесенных заболеваниях (ветряная оспа, краснуха, корь, вирусный паротит, гепатит А и др.) в исследуемой группе и у больных достоверного статистического различия выявлено не было.
Обращает на себя внимание увеличение удельного веса сочетанной сопутствующей соматической патологии у женщин репродуктивного возраста. При этом в каждой исследуемой группе у пациенток было зарегистрировано от 1 до 5 экстрагенитальных заболеваний. По данным многих авторов экстрагенитальные заболевания способствуют снижению иммунологической защиты, увеличивают вероятность соматической мутации клеток, повышают риск развития НБ [4,6].
К сожалению, данное исследование не могло показать, что явилось истинной причиной неразвивающейся беременности.
При обнаружении НБ всем пациенткам было проведено медикаментозное прерывание беременности, и лишь некоторым из них была проведена эвакуация плодного яйца путем инструментального опорожнения полости матки — кюретажем или вакуум-аспирацией.
Было проведено гистологическое исследование в 15 (16,7 % от общего количества пациенток) случаях, при которых выкидыш произошел в сроке до 12 недель беременности. Из них в 12,2 % морфологической картиной явилась очаговая лейкоцитарная инфильтрация, что свидетельствует о воспалительном поражении, то есть причиной возникновения НБ послужил инфекционный фактор. Все пациентки со сроком беременности более 12 недель забирали плод для дальнейшего захоронения по религиозным соображениям.
Клинический пример
Пациентка А., 37 лет, истории болезни № 9949, без сопутствующей генитальной и экстрагенитальной патологии, в анамнезе наблюдались 3 случая НБ в сроках до 12 недель.
На момент обследования пациентка находилась в стационаре с угрозой прерывания вновь наступившей беременности. Анализы на все существующие инфекции, передающиеся половым путем, были отрицательными. Пациентка в удовлетворительном состоянии выписана домой. Через неделю после УЗИ скрининга в 13–14 недель данная пациентка повторно поступила, но уже с замершей беременностью. От гистологического исследования отказалась.
Выводы
На основании приведенного анализа, можно сделать вывод, что неразвивающаяся беременность является достаточно серьезной патологией. При ее формировании необходимо провести углубленное обследование пациентки для выяснения причины гибели эмбриона.
Для уменьшения вероятности действия возможных повреждающих факторов на течение беременности необходимо проводить [7]:
скрининговое обследование, включающее обследование на инфекции, передающиеся половым путем, потому что по результатам ретроспективного анализа и гистологического исследования соскоба из полости матки у пациенток ЦРБ Талгарского района частой причиной явились ИППП;
проведение медико-генетического консультирования с целью выявления групп риска по врожденной и наследственной патологии;
при наличии эндокринных причин невынашивания следует подобрать соответствующую коррегирующую гормональную терапию;
выявление различных аутоиммунных нарушений и их коррекция;
при беременности показано УЗИ, определение в сыворотке крови маркеров возможных нарушений развития плода (α — фетопротеин, хорионический гонадотропин, РАРР-А тест);
по показаниям проводить инвазивную пренатальную диагностику (биопсию хориона,амниоцентезиликордоцентез);
при инфекционном процессе проводить противовоспалительную терапию в сочетании с иммунокорректорами, нормализацию нарушений свертывающей системы крови и профилактику плацентарной недостаточности;
при внутриматочной патологии показанагистероскопия (гистерорезектоскопия);
необходимо более ответственно относиться к будущей беременности!
При выполнении указанных мероприятий и правильном ведении таких пациенток повышается вероятность наступления нормальной беременности.
Похожие статьи
контрольная группа, исследуемая группа, неразвивающаяся беременность, пациентка, менструальный цикл, заболевание, жировой обмен, удельный вес, экстрагенитальная патология.
плодное яйцо, замершая беременность, женщина, контрольная группа, тип гибели эмбриона, неразвивающаяся беременность, анамнез, анамнез были, маточно-плацентарное кровообращение, малый таз.
При длительном течении заболевания и отсутствии эффекта от лечения наблюдают увеличение участка отслойки, уменьшение размеров матки, плодного яйца и эмбриона соответственно сроку беременности.
6-и пациенток (20 %) визуализировалось плодное яйцо в полости матки, что подтвердило маточную беременность раннего срока. У остальных 3-х пациенток (10 %) внематочная беременность подтвердилась на операции.
Необходимо постоянное диспансерное наблюдение за беременной после установления срока и локализации плодного яйца в полости матки. При индуцированной беременности высока вероятность развития многоплодной беременности.
Метод вакуум-аспирации (проводится до 12 недель беременности)- в полости матки создаётся равномерное отрицательное давление, которое способствует самопроизвольному отделению плодного яйца независимо от его локализации.
Отмечается, что к поздним осложнениям хирургического аборта относятся кровотечения (наблюдается при оставлении в полости матки частиц плодного яйца), воспалительные заболевания матки и придатков (острые и обострение хронических).
Замершая беременность или неразвивающаяся при которой происходит гибель эмбриона плода, но клинических признаков самопроизвольного аборта при этом нет [6].
Учитывая длительное нахождение плодного яйца в полости матки, с целью профилактики.
Невынашивание беременности, вне зависимости от причиной потери ребёнка, это трагедия для будущей матери. Причин, из-за которых происходит самопроизвольное прерывание репродукционного процесса, много. И их не становится меньше с годами: как из-за плохой экологии, так и из-за присущих современной жизни стрессов, к которым будущие матери часто не готовы.

Определение невынашивания
В гинекологии невынашиванием считают внезапное прекращение беременности до срока в 259 дней, или 37 недель. Существенной разницей будет временной промежуток между невынашиванием ребёнка до 22 недель, и до 28 – 37 недель. Первый срок — выкидыш, второй — преждевременные роды.
Промежуточный период между 22 и 28 неделями в России и у зарубежных медиков считаются по-разному: у нас невынашивание беременности в такие сроки относят к поздним абортам, если результатом стал мёртвый плод, а если плод родился и выжил в течение 7 дней, его уже относят к живорождённым детям. В зарубежной медицине невыношенная беременность в пределах 22-28 недель юридически приравнивается к родам без оговорок.
При учёте же жизненных ситуаций или медико-биологических показаний возможно принудительное прекращение беременности. Сделанное до 28 недель, оно оформляется как искусственный аборт, после же 28 недель – преждевременные искусственные роды.
Причины невынашивания беременности

В этом материале не рассматриваются отдельными пунктами криминальный и септический аборты, как не относящиеся к теме.
Самопроизвольный аборт
Собранный фактический материал позволяет считать происходящих в 15-20% всех желанных беременностей выкидышей, особенно в первом триместре беременности, проявлением естественного отбора. То есть, что этот механизм встроен в человеческую популяцию с целью недопущения накопления качественных необратимых последствий для человеческого генофонда. Профилактические меры против подобного положения вещей могут заключаться в одновременном обследовании на генетические сбои как у будущего отца, так и у будущей матери.
На фертильность женщины развитие плода с хромосомными нарушениями никакого влияния не оказывает.
Из-за смешанности причин самопроизвольных абортов часто не удаётся выявить главную из них. Помимо генетики часто не меньшую роль играют и социальные причины, такие, как неблагоприятная обстановка на производстве, где может быть высокая или низкая температура, вибрация, экстремального порога шумы, вредные химические агенты. Сюда же входят неустойчивое эмоциональное состояние женщины в период беременности, когда она не уверена в желательности ребёнка для неё самой или для партнёра в браке/сожительстве, бытовая неустроенность, неуверенность в финансовой стабильности или полное отсутствие таковой, жилищные проблемы.
Вторую, примерно равную половину причин составят уже медико-биологические аспекты вроде плодной патологии или врождённых пороков развития матки. Сюда же относят перенесённые инфекции, нарушения со стороны эндокринной системы. Предшествующие вызванные искусственно аборты и ЭКО часто объединяют в силу похожести картины гормонального воздействия на организм.

Начало картины самопроизвольного аборта часто выглядит или как спонтанное сокращение маточных стенок со следующей за ней отслойкой плодного яйца, или, наоборот, его отслойка предшествует началу активности стенок и мускулатуры матки. Хотя бывает, что два этих явления протекают одновременно. Выкидыш, смотря как он себя проявляет, рассматривают как:
- угрожающий аборт,
- начавшийся аборт,
- аборт в ходу,
- неполный аборт,
- несостоявшийся аборт,
- инфицированный аборт
- привычный аборт.
Разберём их по порядку.
Отмечается сократительная гиперактивность маточных мышц; яйцо плода плотно прилегает к маточным стенкам.
Клиническая картина такого выкидыша: появление тянущих болей внизу живота, в крестцово-поясничной части спины. Есть чувство тяжести. Кровь не мажется, слизистые влагалища в норме, выделений нет.
Исследование влагалища покажет сохранение в нормальном состоянии вход в матку. При исследовании состояние шейки матки будет сохранено, наружный зев не раскроется больше, чем на 10 мм, внутренний же будет закрыт, общий тонус матки повышен. Маточные размеры соотносятся с определёнными гинекологом сроками беременности.
О нём будет свидетельствовать начавшийся процесс постепенного отрыва зародыша от стенки матки. На фоне маточных сокращения начинаются болевые схватки, появляются кровянистые мажущие выделения, боль характерна локализацией внизу живота и в области поясницы. Но обследование в гинекологическом кресле даст неизменную картину: зев шейки матки закрыт (впрочем, может быть и слегка приоткрытым), величина матки соответствующую сроку, поставленному при регистрации беременности.
Тест (b-XГ) всегда будет оставаться положительным как при угрожающем, так и при начавшемся самопроизвольном аборте. Оба патогенных процесса с большой точностью выявит только УЗИ , показав наличие плодного яйца в матке и начало его отслойки .
Лечение таких состояний, призванное сохранить беременность, согласовывают с пациенткой. Используют для него проверенные седативные, витамин Е, спазмолитики, при обязательности постельного режима и исключения из жизни сильных внешних раздражителей. Иногда, имея такие показания, можно использовать щадящие методы лечения.
Если намечается угрожающий выкидыш, а срок беременности уже позже 20 недель, то показаны b-адреномиметики (бета-агонисты), инициирующие выработку дофамина и адреналина, приводящих гладкую мускулатуру в нормальное состояние.
При гормональных сбоях производят такую же терапию. Если анализы показали гиперандрогению (избыток мужских половых гормонов, характерных для синдрома Штейна-Ливенталя) можно применить кортикостероиды , контролируя величины ДГА-s в составе крови и 17-КС в моче. А при выявленном в течение первого триместра недостатке жёлтого тела прописывают гестагены.
Что делают в том случае, когда фиксируется подтекание околоплодных вод ? При таком развитии процесса сохранять беременность нет никакого смысла, остановить отход вод нельзя, процесс этот необратимый.

Характерен стопроцентной отслойкой яйца плода от маточных стенок и опусканием его в её нижнюю часть, когда он доходит до цервикального канала выхода из матки и упирается в неё. Внешние признаки – болевые схватки внизу живота, заметное слабое кровотечение. Плодное яйцо доходит до расширенного канала шейки, нижний полюс плода может выступать из этого канала во влагалище.
Завершение таких абортов:
- Неполный
- Полный аборт.
При первом после потери плодного яйца в матке находятся его обрывки в виде плодных оболочек и частей плаценты. Выявляется это только при помощи УЗИ или при непосредственном мануальном обследовании. Если в это время провести тест на беременность, он будет положительным из-за наличия не вышедших частей плаценты, которые продолжают генерировать хорионический гонадотропин (ХГ) – специфический планцетарный гормон, который вырабатывает плацента во время беременности. (Именно его наличие позволяет определять начавшуюся беременность по тест-индикатору с двумя полосками).
В проведении обследования на этом этапе выявляется раскрытие цервикального канала шейки матки до диаметра примерно в 12 мм. Внутри канала могут быть остатки плодного яйца, прощупываемые как мягкий субстрат. Маточные размеры уменьшенные по равнению с тем, которые должны быть при определённых ранее сроках протекания беременности. Кровь наличествует как мажущие выделения разной интенсивности.
Принудительный аборт, инструментальное выскабливание слизистых матки и обязательное удаление плодного яйца или его остатков.
Если есть кровотечения малой интенсивности, целесообразно использование вакуум-аспирации. Вводят от 5 до 10 ед окситоцина внутривенно для стимуляции маточных сокращений и прекращения кровотечения, а также проводят мероприятия для компенсации и восстановления кровопотери с помощью вводимой внутривенно плазмы и кристаллоидов. После операции, чтобы не допустить инфекции, проводят обработку антибиотиками. При наличии у пациентки резус-отрицательной крови обязательно вводят антирезус-гамма-глобулин.
При полном аборте делают полный принудительный выход плодного яйца из матки. Это возможно только в случае полностью сформированной плаценты на 12-13 неделе развития беременности. Только после наступления этого срока можно говорить об освобождении матки от остатков следов неудавшейся беременности. Хотя проверить состояние стенок ещё не отошедшего от попытки вынести ребёнка органа при помощи небольшой кюретки нужно обязательно! После 14-15 недель гестации, при убеждённости в целостности последа, маточное выскабливание можно не делать.

Или беременность, остановившаяся в развитии. Это остановившуюся фазу приравнивают к несостоявшемуся аборту, когда плод или эмбрион погиб без вмешательства извне.
В мёртвом состоянии он может покоиться в матке более месяца, мумифицируясь, и не вызывая сокращений матки, как на чужеродное тело она на погибший плод не реагирует.
Сомнительные признаки протекания беременности как клинические отпадают, матка размеров меньших, чем должно быть при существующем сроке задержки менструаций. Сердцебиение плода при УЗИ не обнаруживается, возможны обильные мажущие кровянистые выделения из влагалища.
Если плодное яйцо в матке длительно задерживается, срочно определяют группу крови, обязательно с резус-фактором, и принимают меры к полной готовности остановки возможность обильной потери крови. Если срок беременности пока ещё до 14 недель, лучше, имея в виду общую травматичность очистительного процесса, применить вакуум-аспирацию, как наиболее щадящий метод. Позже, во втором триместре, применяют уже более радикальные способы прерывания: введение в родовой путь ламинариев, с одновременным введением в вену или интраамниальным применением окситоцина и динапоста (простагландина F2a). Практикуют также интравагинальное применение простагландиного геля.
Лечение невынашивания беременности
Риски невыношенной беременности возрастают по мере рецидивов этого явления: если после первого выкидыша риск повторного будет около 12%, то при повторном он возрастает до 25. А после второго, если не проводились реабилитационные мероприятия, риск потери ребёнка будет уже 50 и более процентов.
Лечение невозможно без качественной диагностики, и чем более она полная – тем больше будет гарантии правильного анамнеза и эффективности применяемых при лечении средств.
Этапы обследования включают в себя:
- Общий осмотр;
- гинекологическое обследование;
- специальные методы диагностики, которые, в свою очередь, включают в себя:
- гистеросальпингографию или гистероскопию;
- УЗИ
- При необходимости – лапароскопическую диагностику
- Магниторезонансную томографию
- Составление графика изменений базальной температуры
- Комплекс лабораторно-диагностических мероприятий ( микробиологических и иммуннологических исследований); генетические исследования.
Если в анамнезе было невынашивание беременности, исследования на генетику назначают обоим супругам. Это делается также в случаях рождения мёртвых младенцев по причинам, которые не могли установить; или применённые альтернативные методы показали свою неэффективность; при возрасте кого-то из супругов (или обоих) старше 35 лет. Такое обследование пары проводится в медицинском центре в два приёма.
- Выявление случайностей или закономерностей выкидышей, бесплодия, нарушений развития в соответствии с семейной родословной .
- Определение полного хромосомного набора клеток обоих родителей (определение кариотипа). Цель – выявление инверсий, трисомии, мозаицизма и других хромосомных инверсий.
Ещё одной целью генетической консультации является выявление возможной генетической несовместимости, при которой проводится оценка лейкоцитовых антигенов.
Так что лечение будет зависеть от выявленных в ходе обследования выявленных причин невынашиваемости.

Излитие околоплодных вод и обнаруженные инфекции становятся поводом использования антибиотиков, противогрибковых и токолитических препаратов.
При аллергиях, локальной непереносимости каких-то препаратов, а также при гестозах протекания беременности, увеличении симптомов хронического протекания, синдрома диссементированного внутрисосудистого свёртывания и для предотвращения протекающего с отёком воспалительного поражения лёгких (дистресс-синдрома) проводят до 3-х сеансов плазмафереза. То есть за один сеанс из всего объёма крови, который циркулирует в организме изымается от 600 до 1000 мл плазмы с заменой её на белковые и реологические растворы. Что позволяет очистить кровь от токсинов и антигенов, улучшить её капиллярную циркуляцию, уменьшить её свёртываемость (если она увеличена), и, как следствие – уменьшить дозировку лекарств, если женский организм плохо их переносит.
Общие рекомендации выработать невозможно, и подход к каждой женщине должен быть особым как в проведении лечения, так и в профилактике.

Хирургические методы лечения включают в себя иссечение маточных перегородок, синехий внутри матки и узлов миом, что лучше делать во время гистероскопии.
Хирургическое вмешательство при таком виде невынашивания зависит от опыта хирурга, и бывает эффективным на 70-80%. Правда, операция может быть безрезультатной, если раньше у пациентки беременность и роды проходили нормально. Значит, невынашивание было связано с другими факторами, приобретёнными в последние перед текущей беременностью годы или даже месяцы. Чтобы улучшить рост слизистой матки, необходимой для нормального зачатия, рекомендован приём комбинированных оральных противозачаточных средств в течение как минимум трёх месяцев, за это время происходит восстановление эндометрия.
Из нелекарственных средств воздействия показаны магнитотерапия и электофорез с сульфатом цинка.
После исследования лютеиновой фазы и выявлении её недостаточности нужно устранить её причину. При наличии НЛФ с одновременной гиперпролактинемией показана МРТ головного мозга или рентгенограмма черепа на исследования состояния гипофиза. Возможна его аденома, которая потребует хирургического вмешательства.
Если же гипофиз в норме, назначают бромкриптиновую терапию, с её отменой её в случае наступившей беременности.

Привычное невынашивание беременности
Этим термином описывают рецидивирующее прерывание беременности, которое случалось два и более раза одно за другим, без перерыва на удачные , и учитывающие ранее состоявшиеся выкидыши и антенатальные смерти плода. Так что, когда в анамнезе есть самопроизвольные потери плода, то риски его повторных невынашиваний будут в прямой зависимости от количества предшествовавших.
Делается сбор данных на не только родителей, но и всех близких родственников как по отцовской, так и по материнской линии. Во время диагностики выявляются заболевания, передающиеся по наследству в обеих семьях, наличие родни с врождёнными генетическими дефектами и аномалиями; наличие детей с дефектами развития у супругов (в случае предшествующих браков или в уже существующем, но о которых не были извещены врачи). Отмечалось ли по линии обоих супругов бесплодие(и в каком поколении), случалось ли невынашивание беременности неясной этиологии.
Показана инвазивная перинатальная диагностика в виде кордоцентеза (забора кордовой, пуповинной крови плода), амниоцентеза (забор околоплодных вод, или, иначе, амниотической жидкости) и биопсии хориона (пробы частичек плодной оболочки). Но, естественно, инвазивную диагностику можно доверять только специалистам высочайшей квалификации, прошедших обучение в самых современных перинатальных центрах. В отдельных случаях, когда риск рождения ребёнка с серьёзными генетическими нарушениями приближен к 100%, может быть предложено прерывание беременности.
Когда в кариотипе супругов находят изменения, консультация генетика обязательна! Он оценит возможность риска появления больного ребёнка, даст рекомендации использования донорских половых клеток.

Изначальные (врождённые) пороки развития или формирования матки, а именно:
- Удвоение матки
- Двурогая или однорогая матки
- Седловидная матка
- С полной или частичной маточной перегородкой
Дефекты этого органа, проявившиеся под воздействием тех разных факторов (болезни, излишние физические нагрузки в работе или в силовых видах спорта):
- Подслизистые миоматические образования
- Внутриматочная синехия
- Полип эндометрия
Безболезненное и бессимптомное расширение цервикального канала, провоцирующее преждевременные роды во втором триместре беременности.
Привычное невынашивание, вызванное причинами, лежащими в особенностях анатомии пациентки, в общей статистике доходит в абсолютном выражении до 12-16%.
Маточные аномалии как причины невынашивания случаются или при неудачной имплантации уже оплодотворённой яйцеклетки рядом с пропущенной при осмотре миомой, либо наличествовало плохое кровоснабжение слизистой матки. Причинами могли быть и эндокринные расстройства, и эндометрит в хронической фазе.
Истмико-цервикальная недостаточность всегда рассматривается как отдельная причина.

Относятся в основном к наследственным, и страдают им женщины с нарушениями выработки гормонов коры надпочечников.
Лечение в первом случае глюкокортикоидами (дексаметазон), а с поликистозом в анамнезе практикуют стимулирование овуляций кломифеном. При тяжёлом протекании гиперандрогении рекомендована хирургия с клиновидным иссечением яичников, или же проводится лечение лазером.

